
症例46その2
【症例】60歳代男性
【主訴】両足が動かせない、感じない、歩行不可能、背部痛。
【身体所見】意識清明、BP 164/92(左右差なし)、上肢:motor/sensory:n.p、臍下(Th11以下)からの完全運動・感覚障害、挙睾筋反射・肛門括約筋反射消失
【データ】WBC 7500、CRP 0.09、D-Dダイマー 115.8
画像はこちら
単純CTで血栓閉鎖型の大動脈解離が疑われ、造影CTが撮影されました。
画像は動脈相のものです。
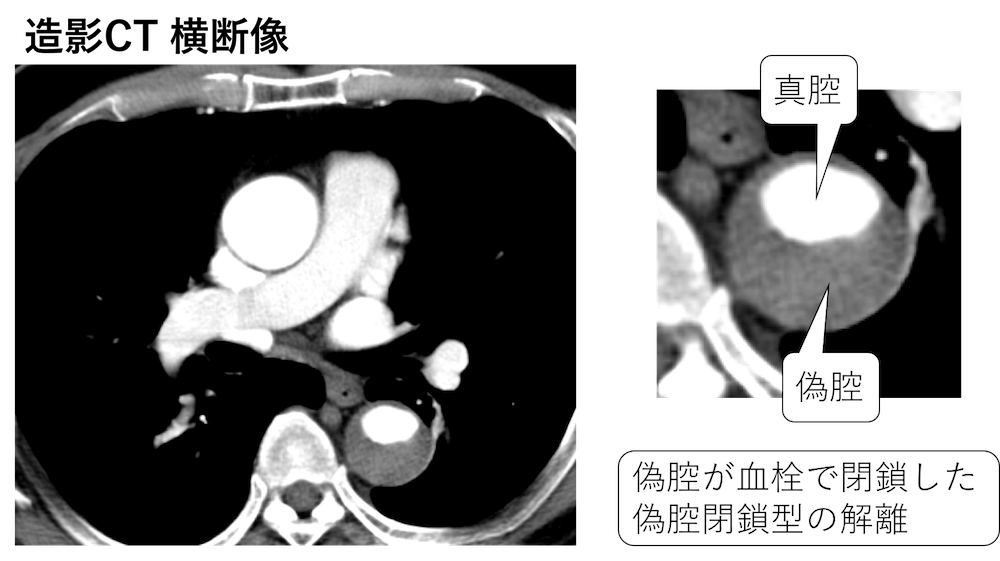
すると単純で予想された通り、偽腔に造影効果を認めず、偽腔閉鎖型の大動脈解離のようです。
(※ちなみに時間の経過した器質化血栓には造影効果を認めませんが、十分な器質化が得られていない血栓の場合は、平衡相で血栓内に造影効果を認めることがあります。)
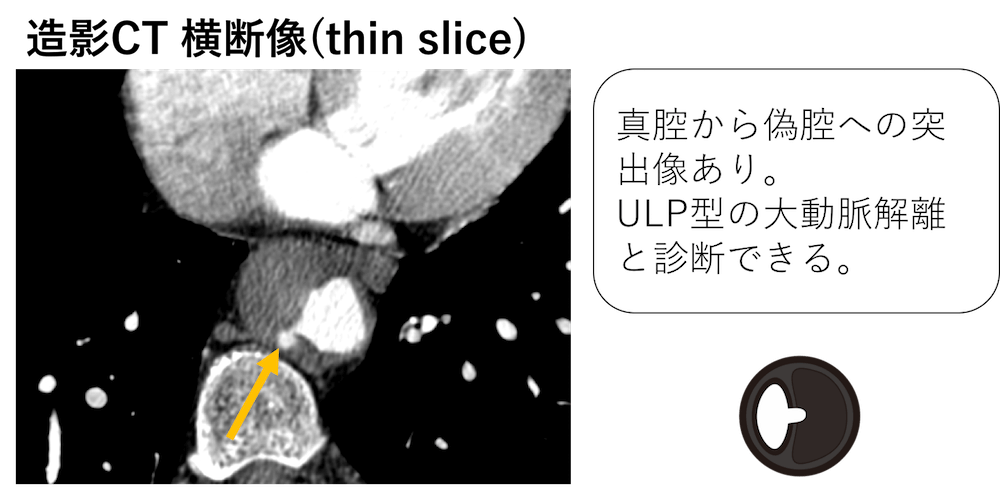
ところがよく見ると、真腔から偽腔に突出する所見を認めています。
これをULP型の大動脈解離と言います。
ULPとはulcer like projectionの略です。日本語では「潰瘍様突出像」となります。
このULP型の大動脈解離と、偽腔閉鎖型の大動脈解離は別物として扱います。
なぜなら、ULP型は、
- 解離腔が拡大したり、瘤化する。
- 再度解離をする。
- 大動脈が破裂する。
というリスクが他のタイプよりも高いとされているためです。
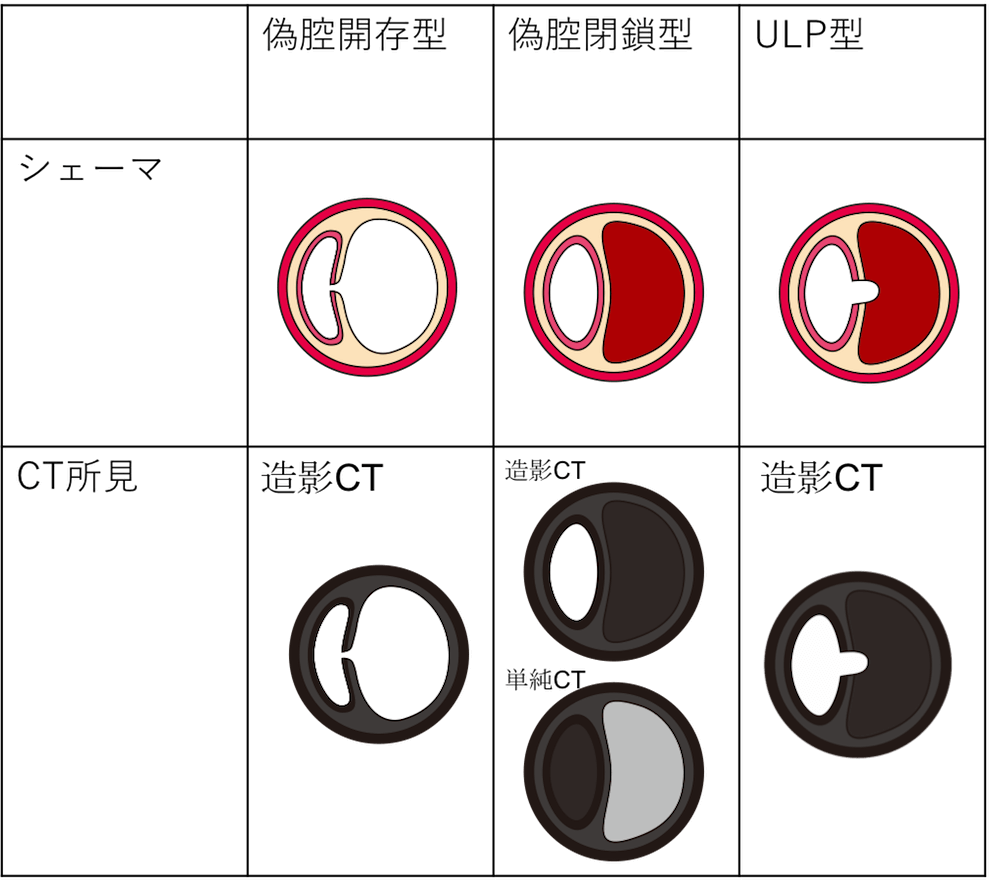
ですので、大動脈解離には、
- 偽腔開存型
- 偽腔閉鎖型
- ULP型
の3つのタイプがあることになります。
それぞれのタイプのシェーマとCT所見の関係をまとめると次のようになります。
※ちなみに今回の症例では、この突出像が真腔と繋がっていないようにも見えますが、thin sliceで見ると繋がっているように見えます。(thin sliceを提示したのは実はそのためです(;゚ロ゚))
大動脈解離を見たときに、
- 大動脈の解離の範囲
- 偽腔の血流状態の評価(済)
- 大動脈主要分枝の評価
などが重要となります。
ご存じのように大動脈解離はStanford分類で以下のように分類されます。
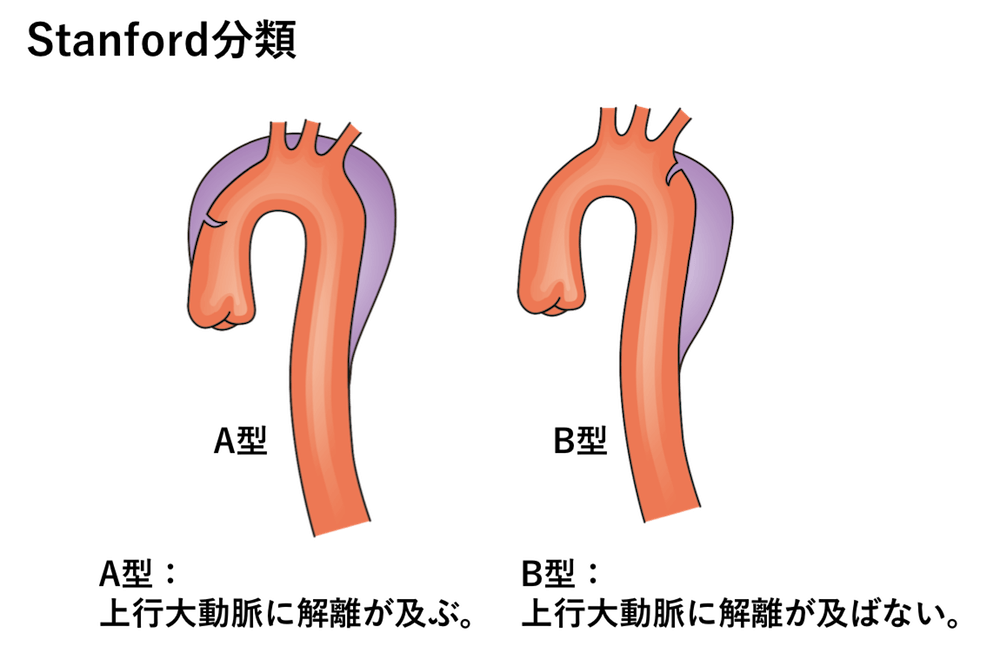
分類する理由はStanford A型は手術適応となるためでしたね。
※最近はStanford A型でも血栓閉鎖型の場合は保存的に加療されることもあります。
今回の症例では、
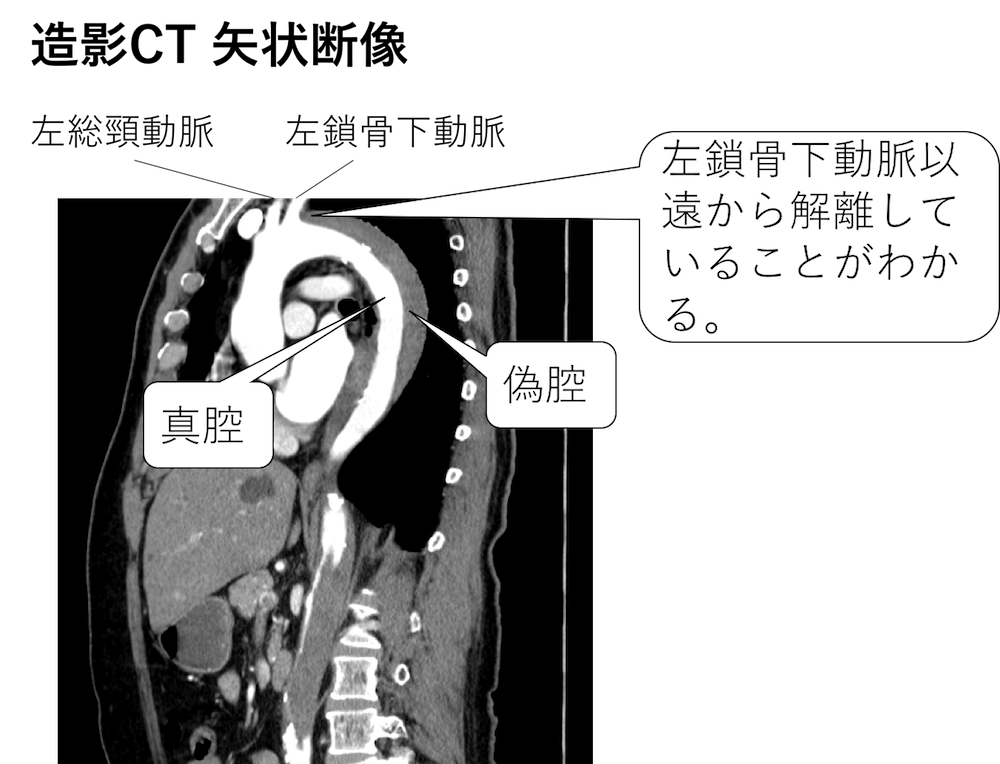
上行大動脈に解離腔は及んでいませんので、Stanford B型となります。
また解離腔を尾側に追っていくと、
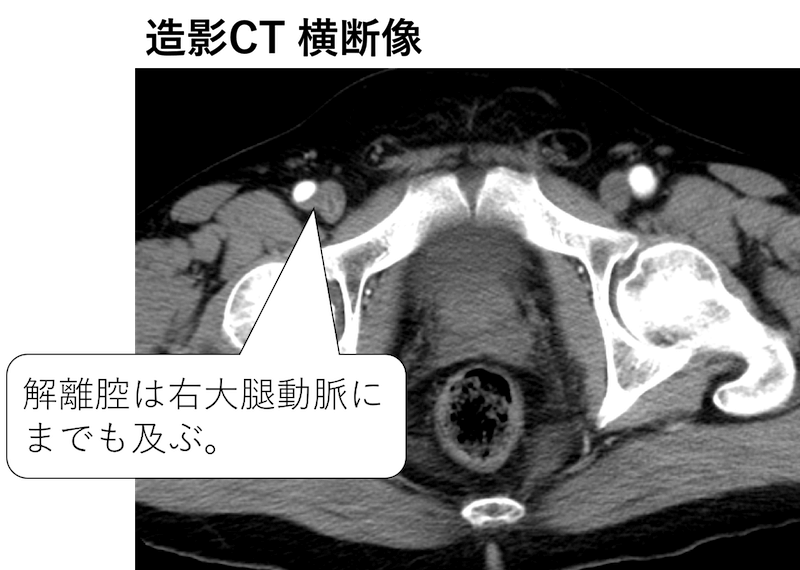
右側の総腸骨動脈をへて大腿動脈まで解離腔が及んでいることがわかります。
そのほかに、大動脈の主要分枝が偽腔、真腔いずれから分岐しているかをチェックする必要があります。
偽腔から分岐している場合は虚血に陥る可能性があるためです。
とくに、
- 冠動脈
- 弓部3分枝
- 腹腔動脈
- 上腸間膜動脈
- 腎動脈
- 総腸骨動脈
などをチェックします。
今回、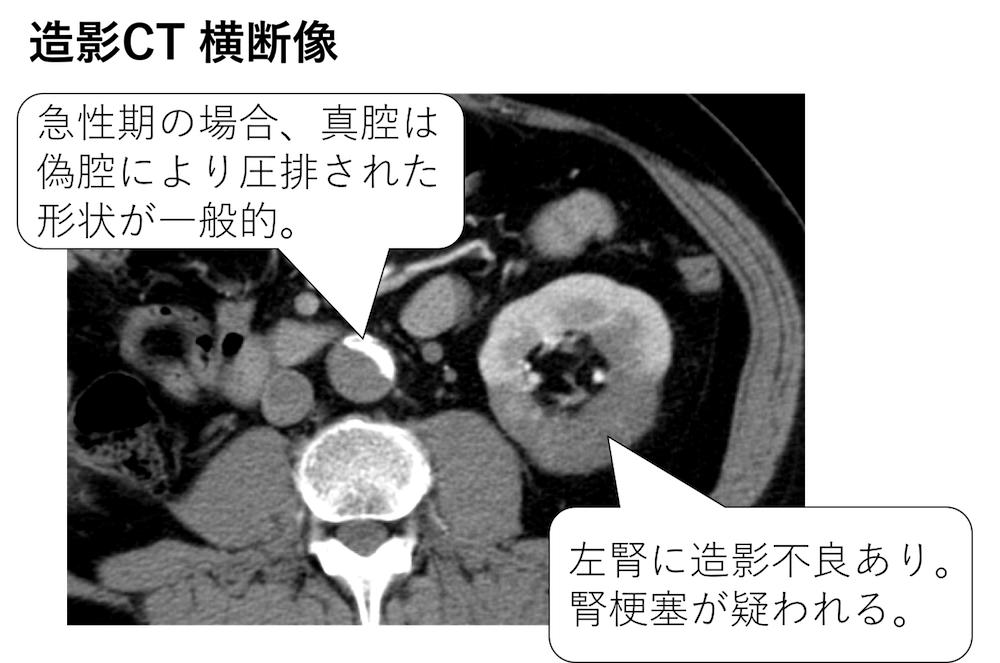
左の腎臓に造影不良を認めており、腎梗塞が疑われます。
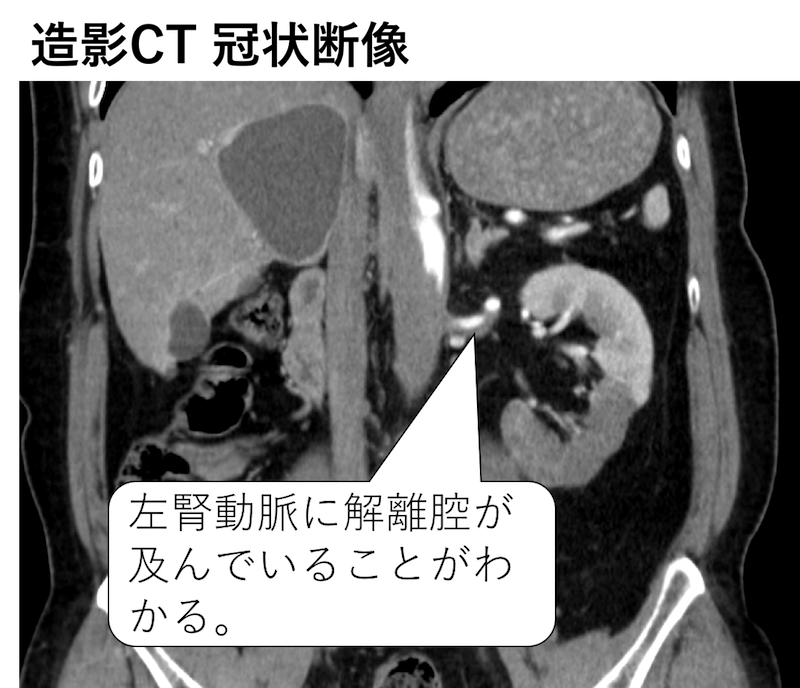
よく見ると左の腎動脈に解離腔が及んでいることがわかります。
ほかは、右の大腿動脈まで解離腔が及んでいる以外は、大動脈の主要分枝はいずれも真腔から分岐しています。
では、今回の主訴の1つである、両下肢の麻痺や身体所見で記載されている臍下(Th11以下)からの完全運動・感覚障害、挙睾筋反射・肛門括約筋反射消失はなぜ起こったのでしょうか?
これらは、脊髄梗塞を示唆します。
脊髄梗塞の原因1)としては、
- 不明(最多)
- 動脈硬化・大動脈手術によるAdamkiewicz動脈の血流障害
- 大動脈・椎骨動脈解離
- 血管炎
- 塞栓症
- 脊髄動静脈奇形
- 全身低血圧
- 潜函病
- 麻酔術の合併症
などがあります。
では、どうして大動脈解離で脊髄梗塞になるのでしょうか?
それが、これです。
Adamkiewicz artery(アダムキービッツ動脈)が閉塞したためです。
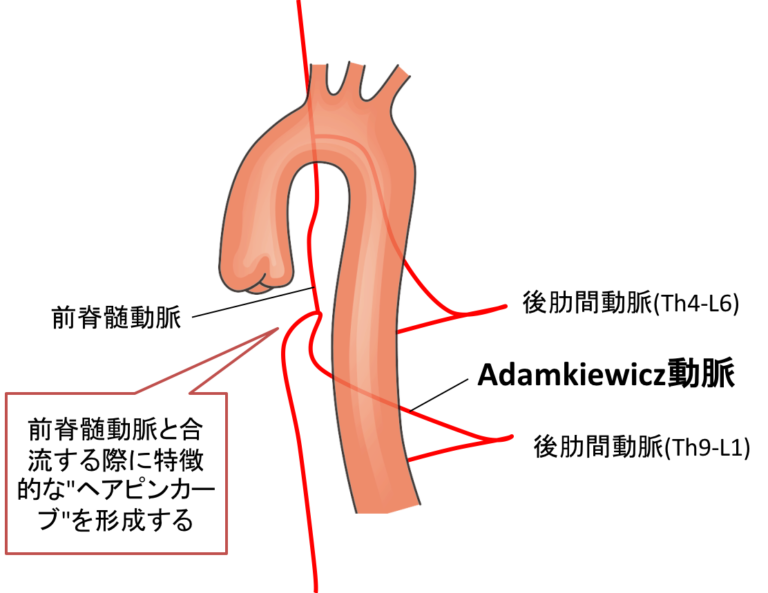
Adamkiewicz artery(アダムキービッツ動脈)とは、脊髄の2/3を栄養する前脊髄動脈に血流を送る血管で最も太いものです。
ですので、この動脈が閉塞すると脊髄虚血・梗塞に陥る(対麻痺となる)可能性があり、Th8~L1の間で左側から起始する頻度が高く、太さは0.8~1.3mm程度であり、前脊髄動脈と合流する際に上の図のような特徴的な”ヘアピンカーブ”を形成します。
今回この動脈自体を画像で同定することはできませんが、解離によりこの動脈が虚血に陥り、脊髄梗塞を起こしたと推定することができます。
診断:ULP型大動脈解離(Stanford B型)+左腎梗塞(+前脊髄動脈閉塞による脊髄梗塞)
参考文献:
1)すぐ役立つ救急のCT、MRI P121
関連:大動脈解離まとめ!症状・治療・CT画像所見のポイントは?
その他造影CTのみで認める所見:ドーム下肝にAP shuntなど偽病変の疑い。
症例46その2の造影CTの解説動画
大動脈解離について
今日は以上です。
今回の気づきや感想などを下のコメント欄にお願いします。

下に下におっていくことはよくするんですが、鎖骨下動脈にも及んでいたんですね。
左腎梗塞も分かりましたが、腎動脈の評価はあまかったかなと思います。
ところで、この人は腎臓がかなり悪そうですが、こういう緊急の場合、先生はCcrとか、どういった判断で造影CTを許可(?)、検討されていますか?ご教示いただけますと幸いです。
ちなみに、この人はこの後どうなっていったんでしょう?
あと、右の頚部リンパ節が腫れていそうですが、いかがでしょうか?
アウトプットありがとうございます。
>ところで、この人は腎臓がかなり悪そうですが、こういう緊急の場合、先生はCcrとか、どういった判断で造影CTを許可(?)、検討されていますか?ご教示いただけますと幸いです。
当院では
eGFRが30以上45以下 →造影前後で輸液もしくは飲水。
eGFRが30以下→基本的に造影は行わない。必要ならば腎臓内科にコンサルトの上、行うことがある。
が原則です。
https://xn--o1qq22cjlllou16giuj.jp/archives/7240
今回の緊急の場合も腎臓内科にコンサルトの上行いますが、腎機能障害が残る可能性があるという厳しいムンテラを行うかと思います。
その後の経過についてリハビリを頑張っているとか、褥瘡ができたなどと途中までは追いました。またチェックしておきます。
>あと、右の頚部リンパ節が腫れていそうですが、いかがでしょうか?
単純の一番上ですかね?それならば顎下腺の左右差を見ていると思います。(右側は見えているけど、左側はこのレベルではまだ見えていない)
腎臓が悪いけど造影CTをとりたい場合、輸液でひたひたにして造影CTまでもっていくようですが、先生の感覚では、だいたいどのくらいの時間のレベル(数時間?数日?)で造影CTが可能になりますか?
これもその腎機能によりますが、
eGFRが30以上、45以下 ならば、造影前後で輸液もしくは飲水を行います。
ガイドライン上は0.9%生食(等張性補液)を6時間前より1ml/kg/hrで、終了後は1ml/kg/hrで6-12時間 となっていますが、
ここまで厳密にはできていないかと思われます。
大動脈解離の種類について整理することができました。ありがとうございます。
腎の造影不良には気付いたのですが、腎梗塞なのですね。もう一度復習しておきます。
アウトプットありがとうございます。
>大動脈解離の種類について整理することができました。
よかったです。
3つの分類をよく覚えておいてください。
>腎の造影不良には気付いたのですが、腎梗塞なのですね。もう一度復習しておきます。
そうですね。以前の腎梗塞の症例と合わせて復習してください。
症状と解離であるということから、脊髄梗塞はなんとなく想起できたのですが、前脊髄動脈は椎骨動脈の分枝と覚えていたので、どうして脊髄梗塞になるのかがわかっていませんでしたがよくわかりました。
また、大動脈の分枝についても、なんとなく見ていましたが、特にチェックするべきものがわかり大変勉強になりました。
アウトプットありがとうございます。
>大動脈の分枝についても、なんとなく見ていましたが、特にチェックするべきものがわかり大変勉強になりました。
見るべき分枝は、国家試験的にも(解剖という意味で)重要だと思いますので良かったです(^o^)
大動脈解離を見たら,すぐにコンサルトしてしまいなかなか,自分で細かく評価までは普段できていないなと思いましたが,今回のことで知識が整理できてよかったです.
アウトプットありがとうございます。
偽腔開存、閉鎖、ULP型なのか、解離腔がどこまで及んでいるのか、それによる臓器虚血などはないかなど治療方針にも関わりますので、評価するようにしてください。
血栓中の造影は島状・孤立性であり、肋間動脈と連続しているようにも見えます。
ULP<IBPと考えましたがいかがでしょうか。
予後が異なるため鑑別は重要かと思っております。
アウトプットありがとうございます。
>血栓中の造影は島状・孤立性であり
おっしゃるようにちょっと微妙ですよね。
thin sliceで見ると、真腔と繋がっているようにも見えますね。
いかがでしょうか?
大動脈解離の分類とチェックすべき血管について詳細かつ明快に学ぶことができました、ありがとうございます
単純CTからでも症状と石灰化から解離を読み取れるよう精進します
アウトプットありがとうございます。
>単純CTからでも症状と石灰化から解離を読み取れるよう精進します
そうですね。単純CTでの石灰化の分布や、hyperdense crescent signを疑うことが重要ですね。
お世話になっております。
身体所見と画像を照らし合わせ、所見としてとらえることのできない、(脊髄の信号変化およびアダムキービッツ動脈の閉塞を想像して)脊髄梗塞を指摘できるように努力したいと思います。
アウトプットありがとうございます。
>所見としてとらえることのできない、(脊髄の信号変化およびアダムキービッツ動脈の閉塞を想像して)脊髄梗塞を指摘できるよう
そうですね。想像ですね。
症状と見える画像所見との間に1段階想像力を働かせなければならない症例でしたね。
大動脈の解離の範囲しか今まで頭になかったため、偽腔の血流状態の評価、大動脈主要分枝の評価もできるようにしていきたいです。アダムキービッツ動脈は初めて聞いたのですが動画があったためどこから発生しているのかが分かりました。
アウトプットありがとうございます。
>偽腔の血流状態の評価、大動脈主要分枝の評価もできるよう
そうですね。ともに重要ポイントですので、復習しておいてください。
ちょっと質問が多いです(;’∀’) お手数をおかけいたしますが、ご回答お待ちしておりますm(__)m
①今回、単純CTで「何となく」解離範囲を「Stanford B、Debakey Ⅲaだろう(造影してみてね♪)」と書いてしまいました。
しかし、「造影だとぜんっっぜん違う!」のですね(;’∀’) つまり、
「解離を疑ったら『絶対造影CT』で、単純CTでは解離の範囲を『予想』すらしてはいけない」と考えてよいですか?
②ULP型の解離について、動画の中で「今後増悪するかもしれない」旨をおっしゃっていました。
この分類は、「今後の推移を予想するために有用」な分類で、「逆にそれ以上でもない」のか、あるいは、
「ULP型である」ということを根拠に、「治療方針が変更される(より手厚くなる)」こともありますか?
③この方はこの後どのように治療されましたか?
④thin sliceの180~230枚目くらいに脊椎の前に対で見えているのが前脊髄動脈でよいですか?
正常ならば、動脈相ではもっと白く見えますか? また、
今回の画像では左の方が白く見えますが、今後症状に(この造影のごとく)左右差が生じる可能性もありますか?
⑤腎臓は、「上極・下極」という分け方(肝臓の左葉・右葉のようなテンション)でよいですか? その場合、
例えば、今回の解離に至った血管を表現するのに、最も端的で伝わりやすい表現は何ですか?
もしかして、「左腎の下極を栄養する動脈」が1番「簡潔でかっこいい」言い方ですか(;’∀’)?
⑥(金属のアーチファクトもあるみたいですが、)今回の肝臓のLDAは、「造影しなくても明らかに嚢胞」ですか?
何卒よろしくお願い申し上げますm(__)m
以下、プチ感想を(*’▽’)
A. hyperdense crescent signは、覚えやすい・使いやすいですね! 解離が偽腔閉鎖型だろうと予想できるのはありがたいです(^▽^)/
B. 脊椎のThって、「テーハー」って読むんですね(*’▽’) 初めて知りました(*’▽’)て知りました(*’▽’)
アウトプットありがとうございます。
>「解離を疑ったら『絶対造影CT』で、単純CTでは解離の範囲を『予想』すらしてはいけない」と考えてよいですか?
予想はしても良いと思いますし、するべきだと思いますが、必ず造影の撮影が必要だということですね。
>「ULP型である」ということを根拠に、「治療方針が変更される(より手厚くなる)」こともありますか?
「ULP型は、臨床的にはサイズにかかわらず病態が不安定であることから,厳重な監視を必要とする.したがって臨床に注意を喚起するため,ULPを有する解離は「偽腔開存型解離」に準じて対処することを推奨する.」とガイドラインに記載があります。
http://www.j-circ.or.jp/guideline/pdf/JCS2011_takamoto_h.pdf
P6です。
つまり、フォローの回数は増えそうですね。
>脊椎の前に対で見えているのが前脊髄動脈でよいですか?
脊椎ではなく脊髄の前に存在しますので、ほとんど見えないですね。
>⑤腎臓は、「上極・下極」という分け方(肝臓の左葉・右葉のようなテンション)でよいですか?
そうですね。上の方か下の方かという表現方法ですね。
>今回の解離に至った血管を表現するのに、最も端的で伝わりやすい表現は何ですか?
腎動脈は
腎動脈本幹→区域動脈→葉間動脈→弓状動脈→(ここから腎皮質にはいる)
と分岐します。
腎動脈から区域動脈に分枝する際には複数の血管に分岐し
前枝
後枝
と大きく分かれます。
さらに、それが上の方なのか下の方なのかで分類されます。
詳細は解剖学の書籍をご覧ください。
今回の場合は、一部本幹にも解離があり、後枝でかつ、下区動脈に解離が及んでいるかと考えます。
>今回の肝臓のLDAは、「造影しなくても明らかに嚢胞」ですか?
尾状葉からS7の嚢胞はやや濃度が高いので複雑性嚢胞かも知れませんね。
>③この方はこの後どのように治療されましたか?
・血圧コントロール
・血糖コントロール
・下肢麻痺にリハビリ開始
・膀胱直腸障害にバルーンの定期交換
が行われております。
大変お手数かけました(^-^; ありがとうございました!
UIPは概念としては知っていたのですが、同定することはできませんでした。
なんとなく曖昧だった知識が今回すっきり整理されました。ありがとうございました!
アウトプットありがとうございます。
>なんとなく曖昧だった知識が今回すっきり整理されました。
よかったです!次見たときは、ぜひ分類を意識してください。
上行大動脈に細い線状があります。それはflapではないですか。
アウトプットありがとうございます。
上行大動脈の線はアーチファクトですね。拍動によるものです。
今作っている胸部TIPSでも出てきます(^^)
今回単純で大動脈の内腔に石灰化を認めていたにもかかわらず解離が出てこず残念で仕方がありませんでした。しかしその失敗を挽回せよと2問目を出していただきありがとうございました。実臨床では造影したいけどせめて単純だけでもといった検査がよく行われていると思います。造影を提案できる読影力を身に付けるよう精進しなければと思いました。
アウトプットありがとうございます。
>実臨床では造影したいけどせめて単純だけでもといった検査がよく行われていると思います。造影を提案できる読影力を身に付けるよう精進しなければと思いました。
そうですね。施設によっては造影のハードルが高いところもある(むしろその方が多い)ので、
特に解離はこれは造影しないとダメなやつだ!と疑えることが重要ですね。
今回のは見逃したらヤバいやつでしたので、単純で気がつけて何とかホッとしておりますが、その先の造影も見るべき点が多々あり、Adamkiewicz動脈も含め大変勉強になりました。
上のコメントで、「施設によっては造影のハードルが高いところもある(むしろその方が多い)」とありますが、こういう危ない症例を運用上のルールに縛られたとはいえ見逃してしまった場合どうなってしまうのか、、冷や汗が出ました。
最後に超細かいことなのですが、上の「大動脈解離について」解説動画で3分55秒当たりで、「今後、偽腔閉鎖型に移行する可能性がある」とおっしゃっておりますが、「偽腔開存型へ移行する可能性がある」でまちがいないでしょうか?ご確認頂けますと幸いです。
アウトプットありがとうございます。
>こういう危ない症例を運用上のルールに縛られたとはいえ見逃してしまった場合どうなってしまうのか、、冷や汗が出ました。
こういった場合はハードルが高くても無理を通して撮影をした方がいいですね。
あるいは単純で積極的に疑えるならば、対応できる施設に転送ですね。
>、上の「大動脈解離について」解説動画で3分55秒当たりで、「今後、偽腔閉鎖型に移行する可能性がある」とおっしゃっておりますが、「偽腔開存型へ移行する可能性がある」でまちがいないでしょうか?ご確認頂けますと幸いです。
すいません、おっしゃるように開存型へ移行です。
今回の症例では腹腔動脈と上腸間膜動脈はセーフでしたが、血栓が大動脈の背側にできているのは重力の影響でしょうか。
もっと上のレベルではそうではありませんが。
私のおじさんが大動脈瘤の手術の後、脊髄損傷となりましたが、椎骨動脈やAdamkiewicz artery(アダムキービッツ動脈)が閉塞したのでしょうか。
アウトプットありがとうございます。
重力の影響よりもエントリーの場所によって決まりそうな気もしますが、定かではありません。
むしろ記載がある教科書などあれば教えていただきたいです(^_^;)
>私のおじさんが大動脈瘤の手術の後、脊髄損傷となりましたが、椎骨動脈やAdamkiewicz artery(アダムキービッツ動脈)が閉塞したのでしょうか。
その可能性が高いですね。
貴重な症例ありがとうございます。
アダムキュービッツを描出しようと思ったら、造影剤を5.0ml /sくらいで注入しないと見えないかと思いますが、
解離疑いで麻痺があるようなときはそういったことも考慮して撮影しようかと勉強になりました。
アウトプットありがとうございます。
造影剤の注入速度に加えて、0.25mm+FIRSTが描出に重要なようです。
参考
https://www.innervision.co.jp/sp/ad/suite/canonmedical/seminarreport/190702ct
いつも大変勉強になる症例をありがとうございます。
初歩的な質問で申し訳ありませんが、そもそも上行大動脈とは大動脈のどこまでと定義されますか?
上行大動脈と下行大動脈の境目がよく理解できておらず、普段臨床で疑問に思うことがありました。
アウトプットありがとうございます。
・胸部上行大動脈と、近位大動脈弓部の境界:腕頭動脈の近位(もしくは右側の第2胸肋関節の高さ)
・近位大動脈弓部と遠位大動脈弓部の境界は、左鎖骨下動脈の遠位
・遠位大動脈弓部と胸部下行大動脈との境界は、第(3-)4胸椎レベル
となります。
関連
https://xn--o1qq22cjlllou16giuj.jp/archives/35419
いつも大変勉強になる症例をありがとうございます。
初歩的な質問で申し訳ありませんが、そもそも上行大動脈とは大動脈のどこまでを指しますか?
上行大動脈、弓部、下行大動脈の境目が理解できておらず、臨床で迷ったことがありました。
いつもお世話になっております。
ULPと壁在血栓やアテローム潰瘍との違いがわかりません。
「CT読影レポート、この画像どう読む?」p211の潰瘍が今回の潰瘍に似ているようで判断がつきません。
ご教授ください。
アウトプットありがとうございます。
>「CT読影レポート、この画像どう読む?」p211の潰瘍
この本良いですよね。P211確認しました。
たしかに1スライスだけ見ていてはこれらは鑑別できません。
P211はP212の「大動脈の動脈硬化性変化」の矢状断像で全体的に下行大動脈の壁在血栓が目立っているという背景があります。
一方で今回の症例46では下行大動脈に解離腔があるという背景があります。
同じような潰瘍様所見でもどの背景にできているのかで全く意味するところは変わるということです。
(ただし、局所的な解離の場合は両者の鑑別が困難なことがあります。)