すりガラス結節を見たときのCT所見の記載の仕方、新しい肺腺癌の分類の要点、BACとは言わない
まず新しい肺腺癌の分類の要点です。
▶3cm以下のすりガラス影をみたら、
▶浸潤部位が5mm以上ならば浸潤癌。(浸潤性腺癌では亜型の中で最も優性なもので表現する。)
▶もうBACとは言わない。pneumonic patternの旧BACは浸潤性粘液産生性腺癌(invasive mucinous adenocarcinoma)という。
そして、実際にCTを読影するときに、画像所見と、新分類および野口分類との対応表が以下です。結局画像を見て表現しないといけないので、この表が非常に大事です。
- つまり、5mm以下の純粋なすりガラス影(pure GGO)があれば、「AAHやAISが疑われる」と記載すればよい。
- 充実部位を認めるけども5mm以下で、かつ3cm以下のすりガラス影ならば、「MIAが疑われる」と記載すればよい。
さらに、これらの肺結節に対して、どのようにアプローチするのか、つまり、
- フォローでよいのか?よいならその期間は?
- 生検や手術をすすめるのか?
については、CTで見つかった肺結節のフォローはどうしたらいい?を参照ください。
これで、肺結節へのアプローチはとりあえずできるはずです。
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。
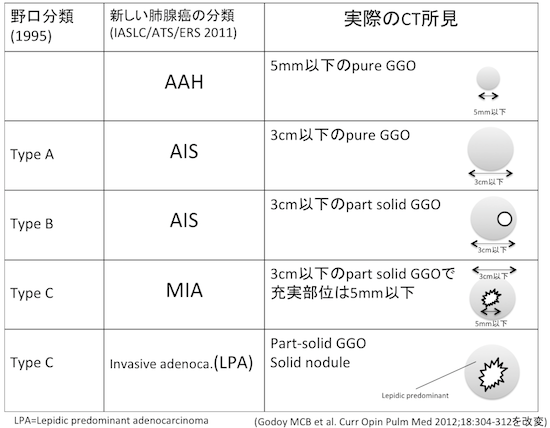
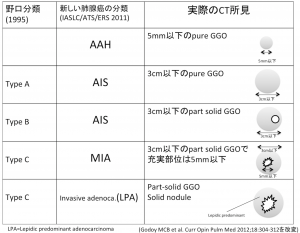

AAH、AIS、MIA(minimally invasive adenocarcinoma)、LPA(lepidic predominant adenocarcinoma)、とはいずれも病理所見での浸潤性を示す用語であり、CT画像ではそんなものが見えるわけないですから当然乖離があります。このCT所見なら、この程度だろうというわけで・・・要するに、画像診断における基本的な概念は野口A/B/Cの頃と何も変わっていないのですが。しかしこの頃は“その言葉”が使われているのには間違いありません。
コメントありがとうございます。
BACは現行WHO/IASLC分類では主として AIS・MIA・lepidic predominant adenocarcinoma に再編され、用語体系が更新されています。とはいえ、CTは浸潤の量を直接定量できないため、おっしゃるように野口A/B/C以来の枠組みに基づき、C/T比や充実成分径、スピクラ・胸膜陥入などの形態学的指標を統合して浸潤リスクを推定し、それを現行用語へ写像して報告する運用は不変です。