頭部外傷によって起こり、最初は症状がなかったものが、じわじわと出血してきて、時間の経過と共に症状が現れる慢性硬膜下血腫という疾患があります。
今回はこの慢性硬膜下血腫(英語表記で「Chronic subdural hematoma」)について
- 症状
- 診断
- 治療法
を分かりやすくご説明したいと思います。
慢性硬膜下血腫(chronic subdural hematoma: cSDH)とは?
慢性硬膜下血腫(cSDH)は、硬膜とくも膜の間(硬膜下腔)に血性液体が貯留し、被膜(外膜・内膜)形成と再出血を繰り返しながら増大しうる疾患です。
頭部外傷後すぐに意識障害など現れる疾患に急性硬膜下血腫があります。
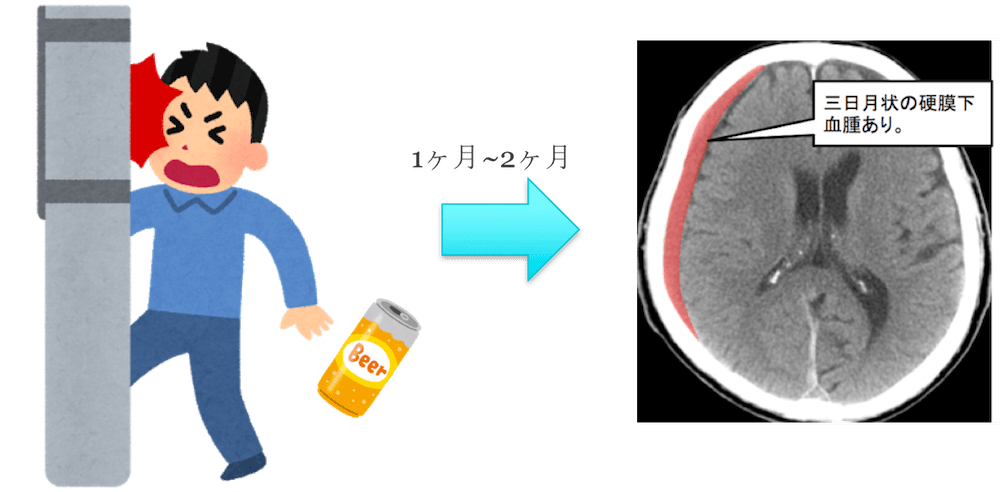
同じ硬膜の下に血腫ができる病態であっても、慢性硬膜下血腫の場合は、はじめに何も症状がなく、外傷後1ヶ月~2ヶ月(それ以上、それ以下もある)ほど経過した頃に急に症状が出てきます。
高齢者に多く、その中でも特に男性のアルコール常飲者に多く、アルコールで酔いが回った中で外傷を受け、本人は外傷を受けたことにも気づいていないケースも多くあります。
外傷以外の原因としては、抗凝固薬を服用していたり、癌の硬膜転移が原因となることもあります。
慢性硬膜下血腫の症状は?
現れる症状は以下のようなものがあります。
- 頭痛
- 吐き気
- 嘔吐
- 片麻痺
- 歩行障害
- 精神障害
- 認知障害
慢性的に続く頭痛や、体の片側が痲痺したり、足が上がりにくかったりといった歩行障害が出ます。
また、症状は徐々に進行し、物忘れなどの精神障害が出現し、尿失禁などをしてしまうこともあります。
更に悪化すると脳ヘルニアとなり命の危険性を伴うこともあります。
- 脳ヘルニアについて詳しくはこちら→【保存版】脳ヘルニアの分類、症状、画像診断、治療法の徹底まとめ
好発年齢が高齢者に多いことから、慢性硬膜下血腫と気づかずに認知症が始まったと勘違いされ、発見が遅れることもあります。
また、元々認知症がある場合だと更に診断が遅れたり、誤診されることがあります。
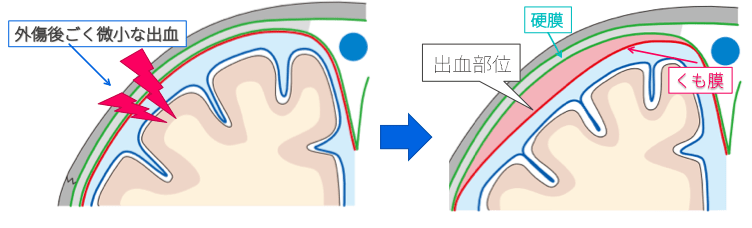
発症の原因は受傷によるごく微小な出血です。
それが数週間~数ヶ月を経て被膜を形成し、その中に血液と髄液が混ざった液体が蓄積していき血腫となり、症状を来すまでになります。
皮膜とは、硬膜とくも膜の間にある外膜と内膜のことを言い、実際はその外膜と内膜の間の硬膜下腔に出血が現れ、血腫となるものです。
好発部位
前頭、側頭、頭頂部で、左右どちらかの一側性のことが多いですが、両側性ということも10%であります。
慢性硬膜下血腫の診断は?
受傷直後では症状もないため、直後は出血を認めず、CTで診断できないことも多くあります。
しかし、血腫が現れるとCTでも診断は可能で、更に詳しく病態を診断するためにMRIが有効です。
頭部CT
- 大脳半球の凸面に沿う三日月状(crescentic)の硬膜下貯留として描出されます。急性硬膜下血腫と同じ硬膜下であっても、cSDHは内容が液化しやすく、濃度が多彩です。
- 脳溝の圧排、皮質静脈の偏位、正中偏位(midline shift)や脳ヘルニア徴候を伴うことがあります。
- 血腫は高度の貧血や凝固能低下がない場合は約1週間は高吸収を示しますが、出血後2-3週間で脳実質と同じような吸収値となり、区別がつきにくい場合があります。
- 低吸収(hypodense)、等吸収(isodense)、高吸収(hyperdense)、またはそれらの混在(mixed density)として表れます。混在は再出血や成分の分離を示唆することが多いです。
- 受傷後半年以上~数年と長く経過してる場合には、被膜の石灰化もあります。
内部構造による分類
cSDHの内部構造は、CTでNakaguchi分類として、homogeneous / laminar / separated / trabecularに分類され、病期や再出血傾向・再発リスク評価の文脈で頻用されます。
- Homogeneous型:内部が比較的均一。
- Laminar型:血腫の内側または外側に薄い高吸収帯(層状)を伴う。
- Separated型:液面形成や二層化など「分離」所見を呈する(活動性が高い段階を示唆)。
- Trabecular型:隔壁や索状構造が目立ち、退縮・組織化段階を示唆することがある。
※再発(再貯留)のリスク因子は多因子的であるが、画像としては混在濃度やlaminar/separated型、血腫厚などが再発と関連するとする報告・メタ解析があります。
頭部MRI
- 隔壁・被膜、出血成分の混在、硬膜下水腫との区別、その他(感染性硬膜下病変(DWI)、腫瘍性病変(造影パターン)など)においてMRIは有用です。
- T1WI/T2WIで信号が不均一になりやすいです。これは血腫内容が単一の時相の血液ではなく、液化・蛋白濃度・再出血・メトヘモグロビン混在などの影響を受けるためです。
- T2*WIやSWIは出血分解産物(ヘモジデリン)を捉えやすいため、cSDHの病態(反復出血)で無信号となり診断に有用です。
- 硬膜下水腫(hygroma)との鑑別では、FLAIRでの抑制のされ方が参考になることがあります。(硬膜下水腫はFLAIRで周囲の脳脊髄液と同じように抜ける)
- DWIは硬膜下膿瘍など感染性病変(著明な拡散制限)の鑑別に重要です。
では実際の症例の画像を見てみましょう。
症例 60歳代男性 外傷後1ヶ月くらいして物忘れで来院
頭部CT 横断像
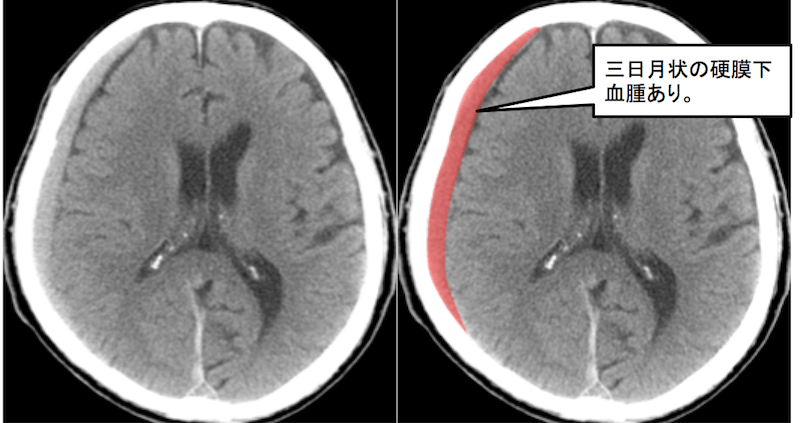
右側に三日月状の血腫を認めています。
この場合はかなり高吸収(白い)なのでわかりやすいですね。
軽度左側に正中構造の偏位を認めています。
頭部CT 冠状断像
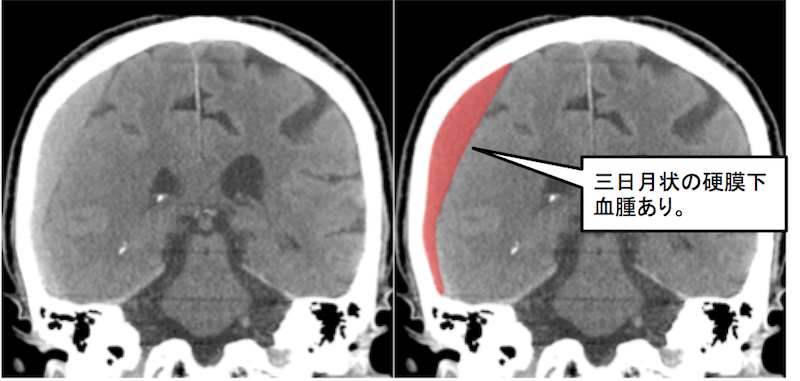
横断像と同様ですが、スライスした部位では高吸収がややわかりにくい印象です。
頭部MRI 横断像
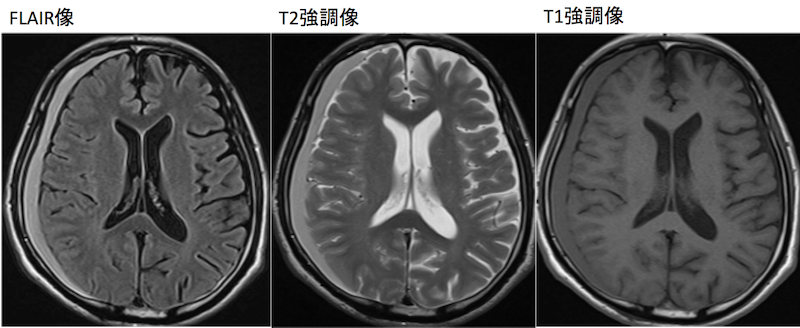
最後にMRIを見てみましょう。
T1強調像では一見見落としてしまうかもしれませんね。
FLAIR像やT2強調像だと分かりやすいですね。
症例 70歳代 女性
頭部CT 横断像
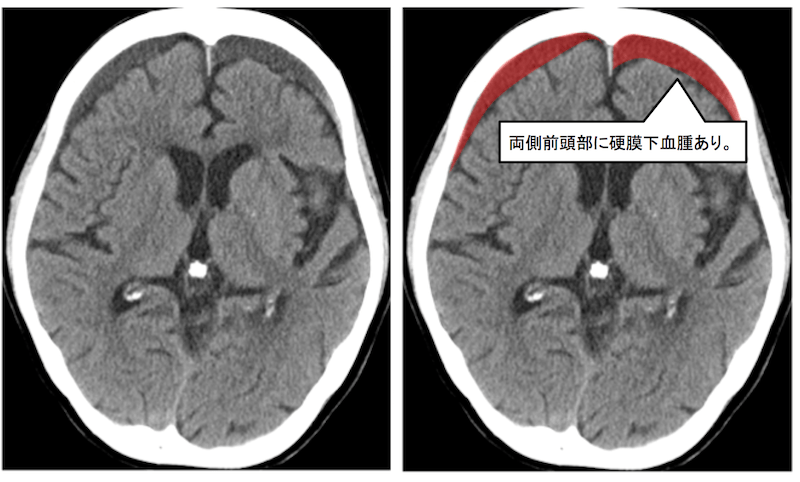
両側前頭部に硬膜下血腫を認めています。
周りの脳脊髄液よりもやや吸収値が高い(白い)ですが、一見すると見落としがちなので注意が必要です。
特に両側で左右差がなければ見落としの原因になります。
頭部MRI 横断像
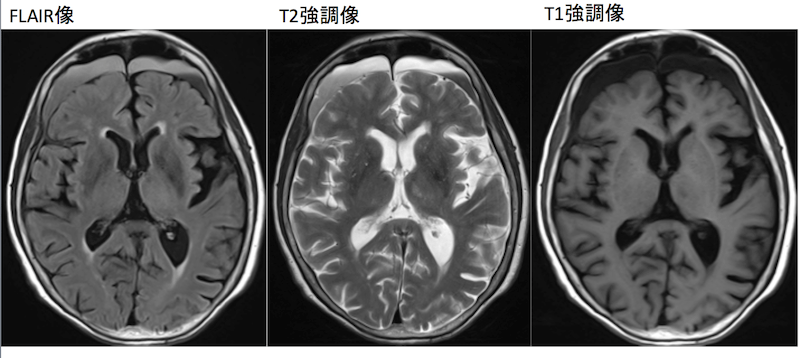
この症例もT1強調像では指摘は困難です。
T2強調像ではニボー像を認めており、下の方がやや低信号(黒い)になっています。
FLAIR像では、脳脊髄液が消えるので血腫の様子がわかりやすいですね。
症例 40歳代 男性 頭痛
頭部CT 横断像
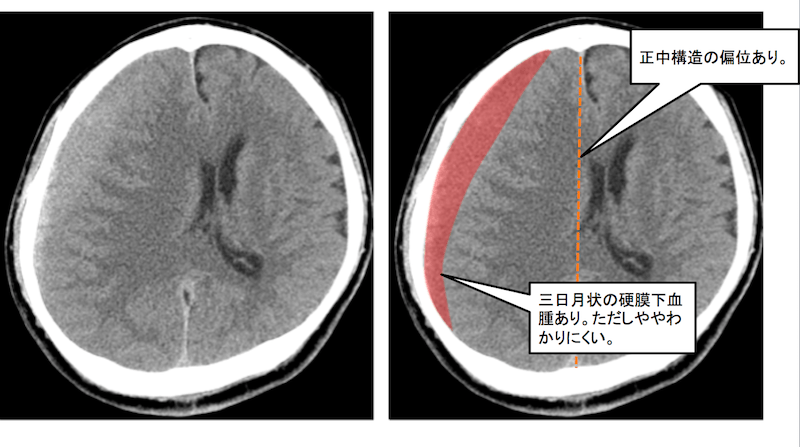
脳室が左側に押されているので気付きますが、一見わかりにくい症例です。
右側に血腫を認めていますが、脳実質とほぼ同じ信号です。
正中構造の偏位を認めています。
頭部MRI 横断像
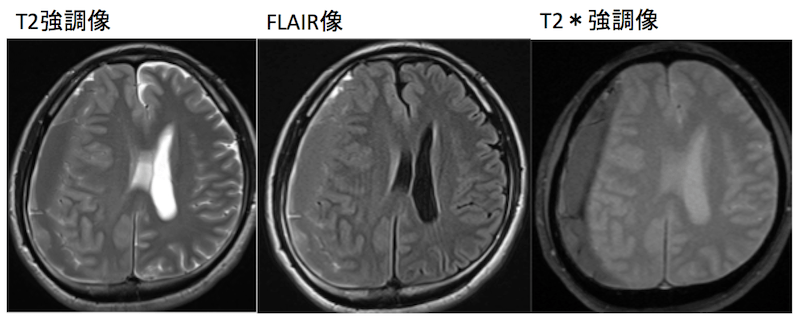
この方は40歳代と若く脳の萎縮が見られないことや出血の時期によりFLAIR像でも一見するとわかりにくいです。
ところが出血部位で低信号(黒くなる)を示すT2*強調像ですと黒く抜けるのでわかりやすい症例です。
症例 80歳代 女性
頭部CT 横断像
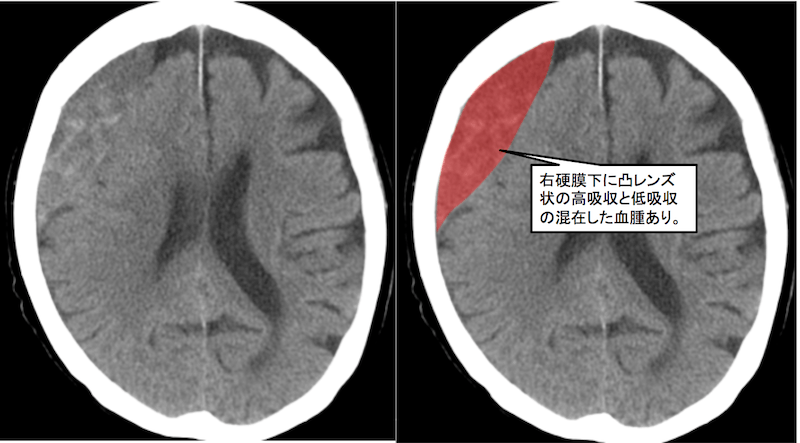
硬膜下血腫は三日月型、硬膜外血腫は凸レンズ型を示すのが一般的ですが、この症例のように硬膜下血腫でも凸レンズ状の形態を示すこともあります。
硬膜下血腫は、くも膜の破綻により髄液が血腫に混じり、層構造をつくったり、低吸収と高吸収が混在することがあります。
頭部MRI 横断像
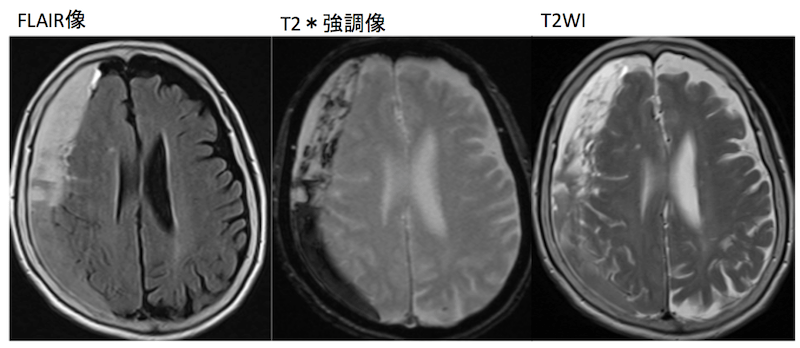
CTよりもやや時間が経過して血腫が大きくなった状態でのMRIです。
MRIで見ても血腫が一様ではなくいろんな時期の血腫が混ざっていること、タンパクなど比重が高いものが沈み、重力によりニボー像を作っていることがわかります。
また外傷後、最初は硬膜下水腫を認めており、そこに血腫が出現することがあります。70歳代 男性 転倒10日後に来院。
頭部CT 横断像
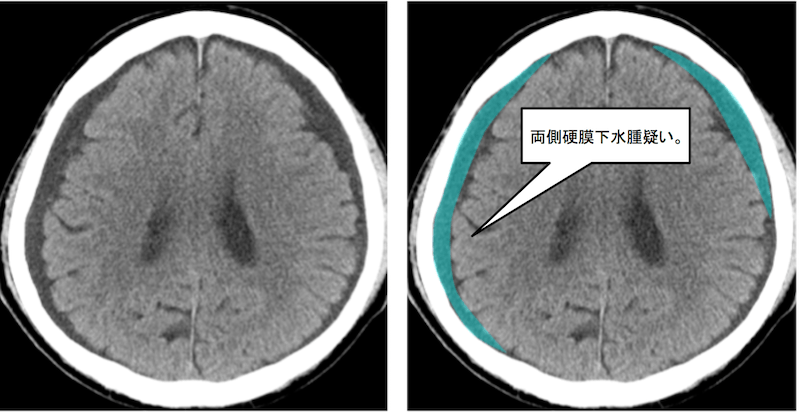
両側に硬膜と脳実質の間に液貯留があるように見え、硬膜下水腫(subdural effusion)を疑います。
硬膜下水腫の発生機序としては、
- 硬膜下血腫の融解
- くも膜破綻によるくも膜下腔の脳脊髄液流入
が考えられています。今回は元々硬膜下血腫はありませんでしたので、後者が原因として考えられます。
3ヶ月後 頭部CT 横断像
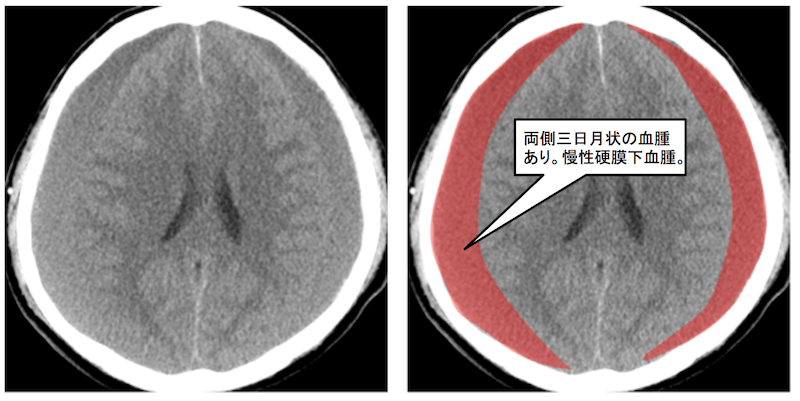
両側に硬膜下血腫を認めており、増大しています。
これも左右対称なので一見見落としがちで注意が必要です。
このように硬膜下水腫は硬膜下血腫に移行することがあるので注意が必要です。
慢性硬膜下血腫の治療法は?
症状に合わせた治療法がいくつかあります。
無症状の場合
経過観察で済む場合もあります。
また、薬物療法として有効とされる薬は色々ありますが、漢方薬の投与のみで経過を見ることもあります。
- 五苓散
- アドナ
- トランサミン
などの薬がよく処方されます。
神経症状が見られる場合
頭部にドレーンを留置して、ゆっくりと溜まった液を排出する穿頭ドレナージ術が有効です。
更に、再び液体が溜まることを防ぐために閉鎖式ドレーンを留置する場合もあります。
受傷後長期経過し石灰がが見られる場合
石灰化したものは開頭手術によって除去する必要があります。
治療を行っても怖いのは再び血腫が出現することです。
なので、経過観察は重要で、再発すれば再手術等の処置が必要です。
参考文献
- Nakaguchi H, et al. Factors in the natural history of chronic subdural hematomas that influence their postoperative recurrence. J Neurosurg. 2001.
- Hasan D, et al. MRI appearance of chronic subdural hematoma. Frontiers in Neurology. 2022.
- Hasan D, et al. MRI appearance of chronic subdural hematoma. PubMed(抄録). 2022.
- Senturk S, et al. CT and MR imaging of chronic subdural hematomas. Swiss Med Wkly. 2009.
- Yadav YR, et al. Chronic subdural hematoma. J Neurosci Rural Pract. 2016.
- Miah IP, et al. Radiological prognostic factors of chronic subdural hematoma: systematic review/meta-analysis(CT所見と再発). Neuroradiology. 2021.
- Altaf I, et al. Radiological predictors of recurrence of chronic subdural hematoma. Surg Neurol Int. 2018.
- Zhu F, et al. Umbrella review of factors affecting postoperative recurrence of cSDH. EClinicalMedicine. 2022.
- Han S, et al. Brain re-expansion and CT classification for predicting recurrence. Frontiers in Neurology. 2022.
- Kuwahara S, et al. Subdural hyperintense band on DWI indicates bleeding from the outer membrane. Neurol Med Chir (Tokyo). 2005.
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。
