変形性脊椎症は曖昧で難しいですよね。
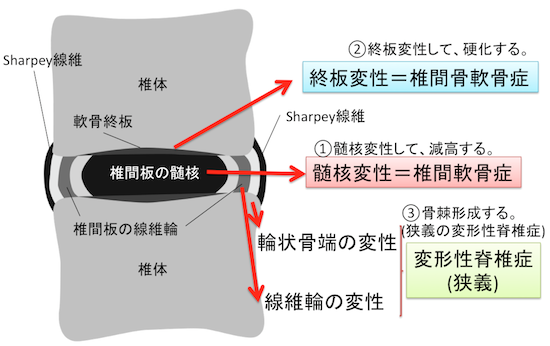
大きく髄核変性、終板変性、骨棘形成。(狭義)の3つに分けられます。
図を用いて変形性脊椎症について一つ一つ解説します。
変形性脊椎症とは?
加齢により、椎間板と後方の左右一対の椎間関節が退行変性した状態のことを言います。
また、椎間板が変性するとその異常な動きを止めるように骨棘が形成されるようになります。
変形が進むと椎間が狭小化し、そのため後方関節の変形性関節症変化が生じ、慢性の疼痛の原因となります。
また、神経根を圧迫して神経根症状を生じたり、脊柱管狭窄症を引き起こして症状を発現することもあります。
変形性脊椎症は大きく3つに分けられます。
- 髄核変性。
- 終板変性。
- 骨棘形成。(狭義)
図にすると下のようになります。1つ1つ見て行きましょう。
こちらでもわかりやすく解説しました。→変形性腰椎症とは?症状、MRI画像、治療まとめ!
①椎間軟骨症(椎間板(髄核)変性)とは?
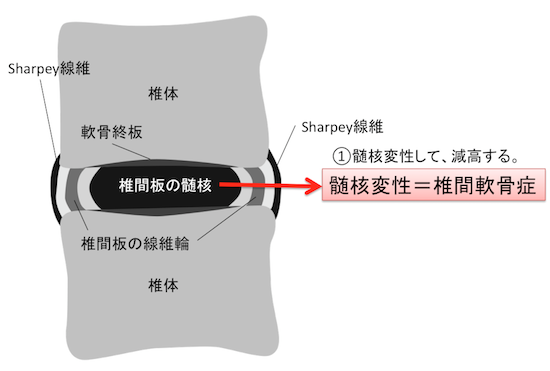
椎間軟骨症(椎間板変性)が生じると、椎間板は髄核のproteoglycan・水分減少より硬度が増強し、
- 線維輪断裂
- 髄核偏位
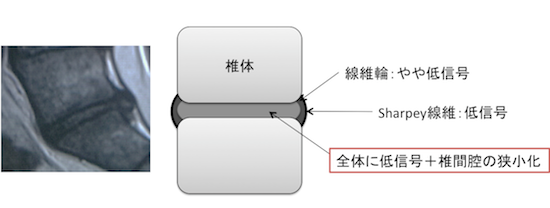
- 扁平化(椎間腔狭小化)
- 髄核亀裂(亀裂内のガス(vacuum現象)・液体貯留)
- 石灰化
- Schmorl結節を来す。
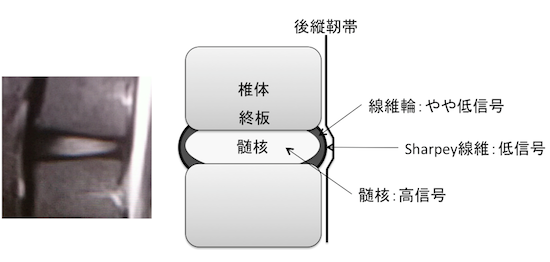
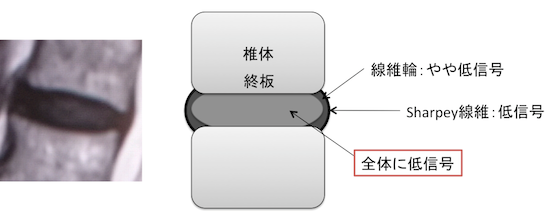
- MRIではT2強調像にて髄核の低信号を認める。
- 早期変性による線維輪の髄核内への陥入、偏位が原因として提唱されているが、定説ではない。
- これらは若年者より見られるので、生理的変化としてもよい。
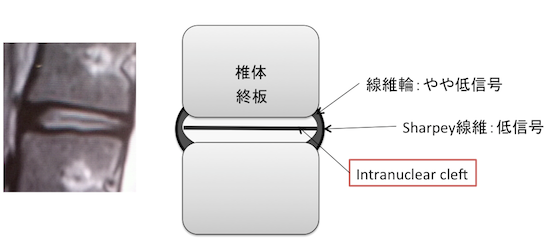
前部に限局した低信号(central dot)、横走する線状低信号(intranuclear cleft)
→低信号増強
→髄核・線維輪境界不明瞭化
→全体の低信号 の順番で変性は進んでいく。
→低信号増強
→髄核・線維輪境界不明瞭化
→全体の低信号 の順番で変性は進んでいく。
これらの変化はgrade分類されており、以下のよう。
椎間板変性の程度(T2WIで5段階)
- grade1 : 正常なもの
- grade2 : 内部が不均一化してきたもの
- grade3 : 信号強度の低下が生じたもの
- grade4 : 髄核と線維輪の輪郭が不鮮明になってきたもの
- grade5 : 完全に菲薄化したもの
正常(T2WI)
早期変性(T2WI)
進行変性(T2WI)
進行変性+椎間腔狭小化(T2WI)(+この症例ではヘルニア)
ヘルニア(T2WI)
ただし、椎間板の変性は、加齢とともにほとんどの人に見られるもので、必ずしも病的意義があるとは限りません。進行した変性があっても40%で無症状だったとの報告もあります。
あくまで、症状ありきの画像診断です。
続いて、終板の変性について見ていきましょう。
②終板変性=椎間骨軟骨症
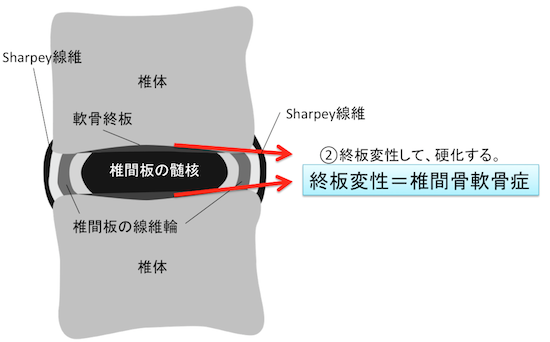
- 椎間板変性に終板周囲変性を合併したもの。
- 変性による異常変性をModicらはタイプ分類している。
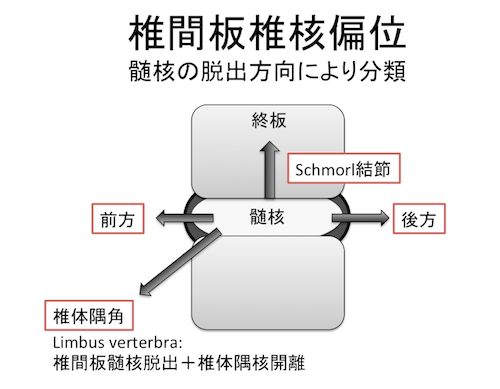
- 軟骨終板への椎間板髄核の突出であるSchmorl結節も椎間骨軟骨症の範疇に含まれる。(椎体隅角への入り込みと、同部の隅角離開を認めるものはlimbus vertebraと呼ばれる。)
- Schmorl結節は急性期には炎症所見として画像上捉えられ、STIRで高信号を呈したり、造影効果を有することあり。
Modic typeとは?
椎体終板変性についての分類
| Modic type | T1強調像 | T2強調像 |
| Ⅰ:骨髄浮腫(線維血管増生) | 低信号 | 高信号 |
| Ⅱ:脂肪変性(fatty degeneration) | 高信号 | 等-高信号 |
| Ⅲ:骨硬化(終末像) | 低信号 | 低信号 |
- typeⅠは組織学的に血管に富む線維結合織の増生が認められ(fibrovascular degeneration)、同部ではGdによる増強効果が認められる。特にL5/S1レベルでは、臨床的に局所の疼痛や坐骨神経痛などの著明な神経症状を呈することが多い。不安定性改善により正常信号やtypeⅡへと変化する。
- typeⅢでは、単純X線で骨効果が強い部分である。
- typeⅡ、Ⅲ(discogenic sclerosis)は比較的安定した変化。
- typeⅠは臨床的にactiveな変化と考えられ、症状との関連も指摘されている。
- typeⅠからⅡへ変化していくことがあり、さらに固定術などにより脊椎の不安定性が改善されると信号強度が正常化したり、typeⅡへ変化したりすることも報告されている。
こちらにも詳しく解説しました。→【画像あり】椎体MRIにおけるModic分類(Modic type)とは?
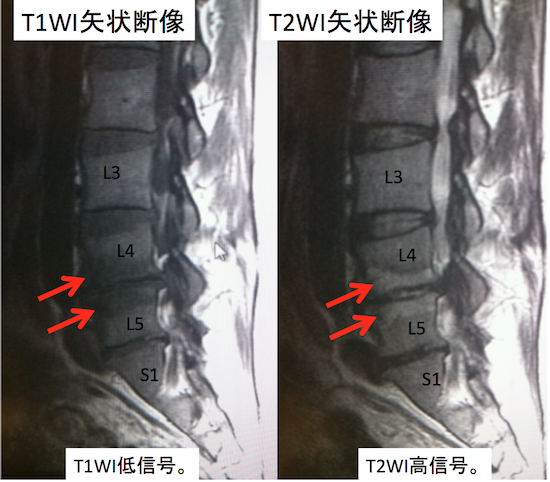
症例 50歳代男性(Modic type1)
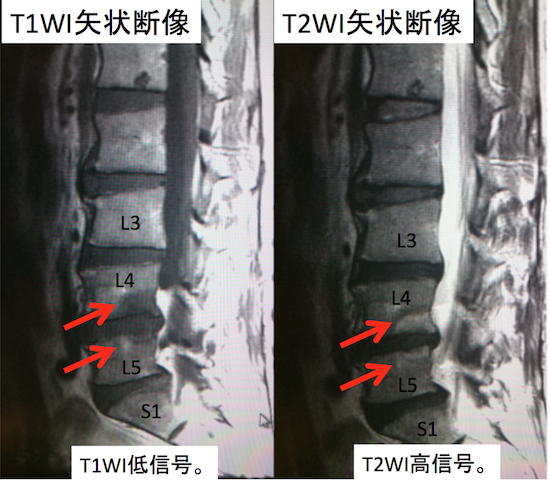
症例 40歳代男性(Modic type1)
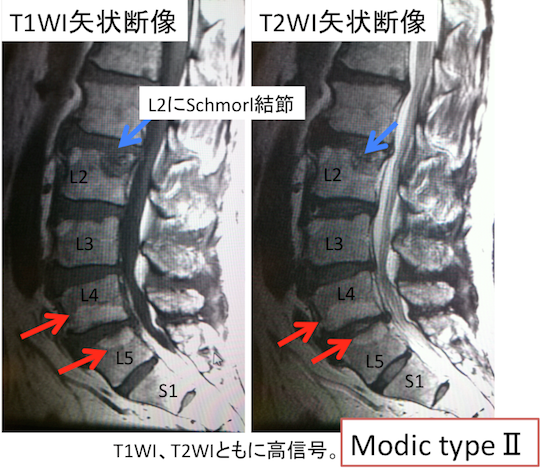
症例 50歳代男性(Modic type2)
症例 60歳代女性(Modic type3)
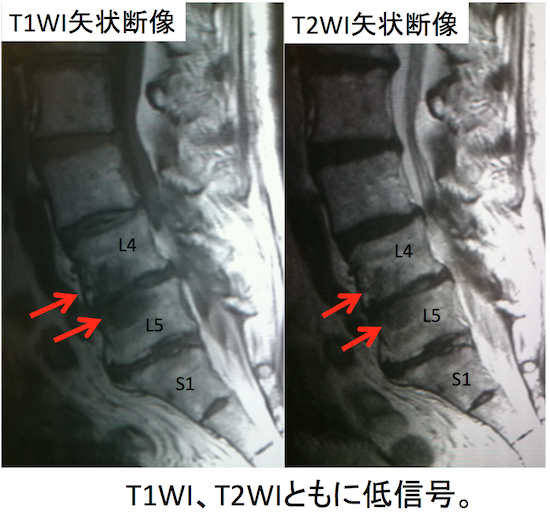
Modic type1のT1WI低信号、T2WI高信号というのは、変形性脊椎症だけはではなく、
- 骨転移
- 椎間板炎
- 良性脊索細胞腫など
でも同様の信号パターンを認める非特異的なパターンですので、信号パターンだけでなく、椎体の形状やその他臨床情報を参考に診断するようにしましょう。
最後に骨棘形成についてです。
こちらでもわかりやすく解説しました。→変形性腰椎症とは?症状、MRI画像、治療まとめ!
③骨棘形成(SPONDYLOSIS DEFORMANS)
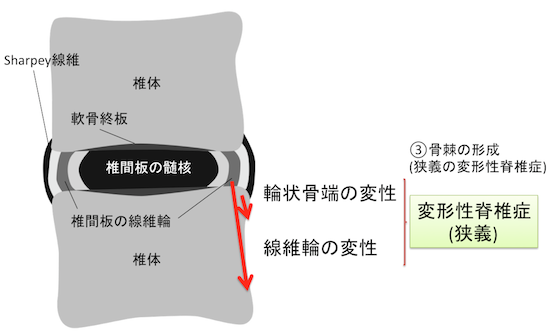
- 変性による椎体辺縁(特に前縁、側縁)の骨棘形成を特徴とする。
- 椎間板に線維輪断裂が見られると髄核偏位、椎間板膨隆が生じるが、 Sharpey線維は強個な靭帯であるため容易には断裂しない。
- そのため、この靭帯の椎体付着部に牽引、ストレスが起り、同部に骨棘(osteophyte)形成が生じると考えられている。前縦靭帯の関与も提唱されている。
- 骨棘には横方向へ突出するtraction spurと上下方向へ突出するclaw spurがあるが、これらを区別する意義はあまりない。
- 頚椎に生じたものは頚椎症(cervical spondylosis)と、腰椎に生じたものは腰椎症(lumbar spondylosis)と呼ばれる。
変形性脊椎症(狭義)
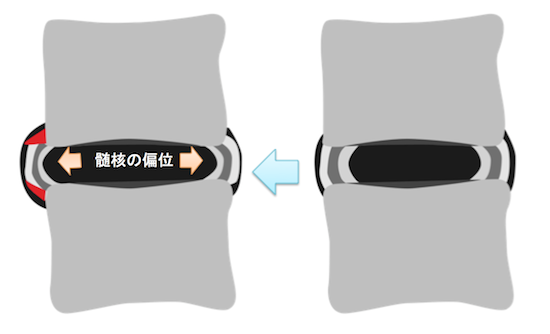
線維輪断裂
→髄核偏位
→椎間板膨隆
→Sharpey線維付着部の椎体骨棘(traction spur,claw spur)、前縦靭帯の関与
→髄核偏位
→椎間板膨隆
→Sharpey線維付着部の椎体骨棘(traction spur,claw spur)、前縦靭帯の関与
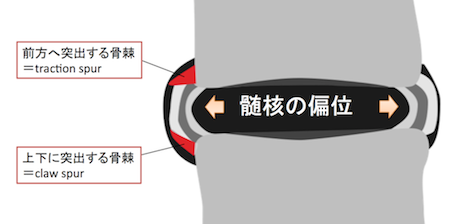
このように3つの変化を合わせたものを基本的に変形性脊椎症と呼びます。
3つに分けて、1つ1つ見ていくと、わかりやすいですね。
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。




