健康診断や人間ドックの際に胸部レントゲンを撮影し、何か異常があった場合、精密検査が必要となります。
その精密検査が胸部CTです。
被ばく量はレントゲンに比べると増えますが、得られる情報は格段に多く、肺がん検診として人間ドックでも胸部CTを受けられる施設はたくさんあります。
もちろん症状がない状態で行うだけではなく、呼吸苦などの症状がある場合にも病院において胸部CTは撮影されます。
撮影したが良いが、全然読影の仕方・画像の見方がわからないでは困ります。
そこで今回は、
「胸部CTの画像の読影・見方ってどうなの?」
という方のために、胸部CTの画像の読み方についてまとめました。
肺野条件の読影
まずは肺野条件(肺実質)のCT画像の読影から見ていきましょう。
上(肺尖部)から下(肺底部)までをマウスでコロコロとスクロールして、血管構造と連続性を持たない、あるいは連続性をもつ結節や腫瘤、肺炎を疑うような浸潤影はないかをチェックしていきます。
- 上(肺尖部)から下(肺底部)
- 下(肺底部)から上(肺尖部)
を場合によっては何度か繰り返して見逃しがないかをチェックしましょう。
正常例ではありますが、スクロールして肺野を見ていく様子は次の動画のような感じです。
肺結節を認めた場合
正常の血管構造と異なる塊を認めたときは、
- それがどこにあるのか
- 大きさは何mm(cm)か
- 形はどうか
- 辺縁はどうか
- 内部の性質(濃度、石灰化や空洞の有無)はどうか
を言葉で表す必要があります。
肺のどこにあるのか?肺区域は?
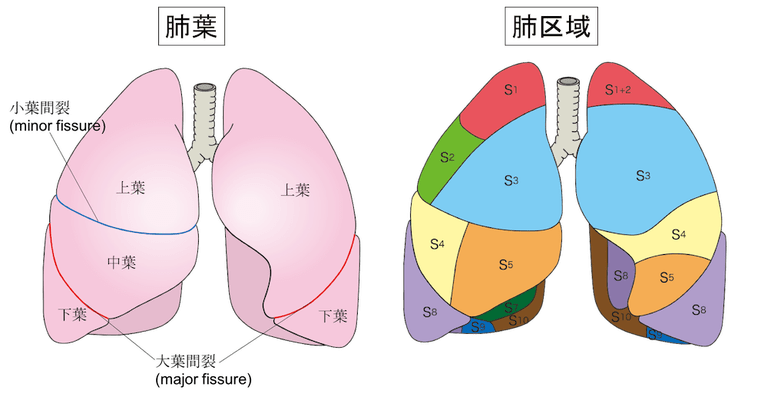
肺のどこにあるのかを示すには、左右の次に、
- 肺葉(はいよう)
- 肺区域
とより限局した範囲を示す言葉を使います。
つまり、「右肺に」「左肺に」ではなく、「右の上葉に」とか「左のS9に」という風により限局した場所を表すということです。
肺葉及び肺区域の同定の仕方や覚え方についてはこちらにまとめましたので参照ください。→肺葉及び肺区域の解剖は?胸部CTやレントゲン読影の基礎!
肺結節の大きさはどうか?
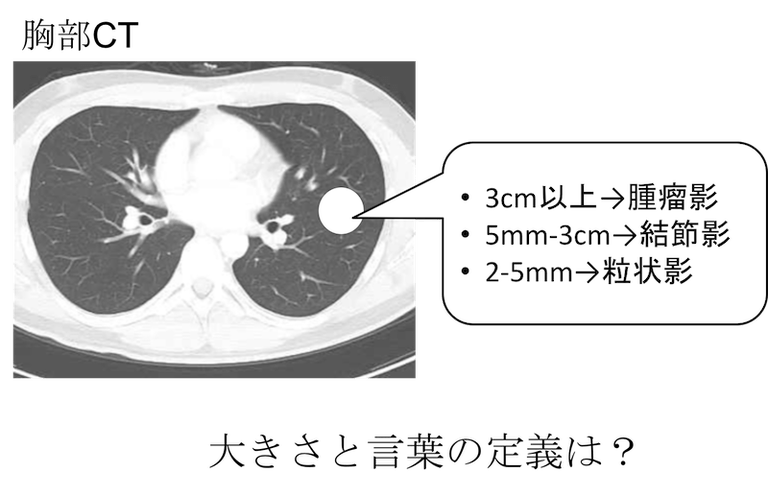
次に、肺に認める塊(肺結節)は大きさにより分類されます。
- 3cm以上→腫瘤影 (読み方は「しゅりゅうえい」)
- 5mm-3cm→結節影(読み方は「けっせつえい」)
- 2-5mm→粒状影(読み方は「りゅうじょうえい」)
と分類されますので、サイズを測定し、どれに相当するのかを所見に記載します。
肺結節の形はどうか

形が丸いのか不整形なのかをチェックし、所見に記載します。
辺縁はどうか
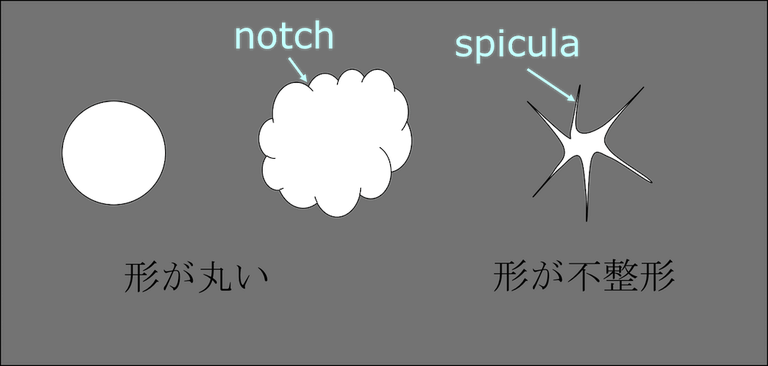
また、辺縁は整なのか、毛羽立ちがあるかや、spicula(スピキュラ)と呼ばれる棘のような形やnotch (ノッチ)と呼ばれる切れ込み像があるかどうかをチェックし、所見に記載しましょう。
内部の性質(濃度、石灰化や空洞の有無)はどうか
結節の内部の性状をチェックします。
充実性病変なのかすりガラス影なのかを見て、縦隔条件で内部に脂肪を含むか、石灰化や空洞の有無を確認します。
肺炎像を認めた場合
経気道的に広がる肺炎は大きく
- 気管支肺炎
- 大葉性肺炎
に分けることができます。
気管支肺炎
気管支肺炎は気管支の分布に沿って炎症が広がっていく肺炎です。
気管支に沿って広がることを「区域性」に広がる肺炎とも呼びます。
- 気管支壁の肥厚
- 小葉中心性の粒状影・結節影・すりガラス影
といったCT画像所見になります。
症例 30歳代男性
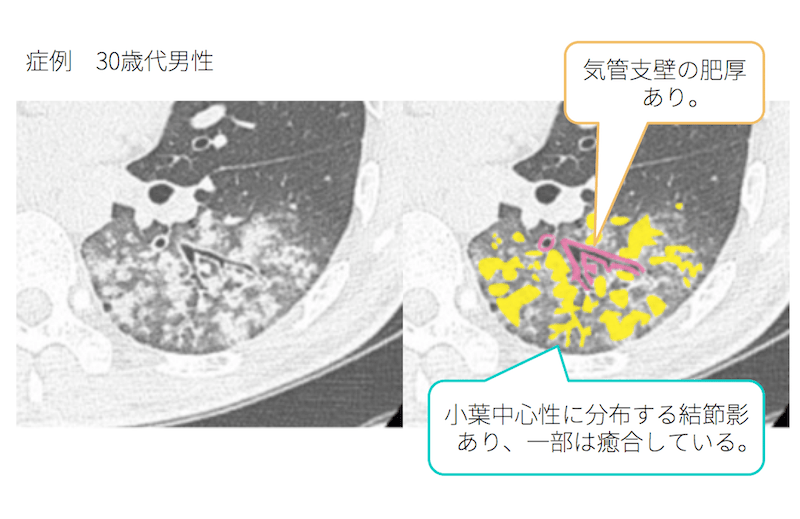
典型的な気管支肺炎のCT画像所見です。
気管支壁の肥厚及び、小葉中心性に分布する粒状影・結節影を多数認めています。
気管支肺炎(中でもマイコプラズマ肺炎)と診断されました。
この症例のCT画像を実際に見てみる→マイコプラズマ肺炎のCT画像所見
気管支肺炎のパターンを示しやすい非定型肺炎についてはこちらを参照ください。→非定型肺炎とは?細菌性肺炎との違いは?診断から治療まで!
大葉性肺炎
肺胞性肺炎とも呼ばれ、肺胞の側副路(Kohn孔やLambert管)を介して、隣接した肺胞に炎症が広がっていきます。
気管支肺炎と異なり、気管支の走行を無視した広がり方をします。
気管支に沿って広がることを「区域性」に広がると表現すると、先ほど述べましたが、こちらの場合は「非区域性」に広がる肺炎です。
症例 30歳代 女性
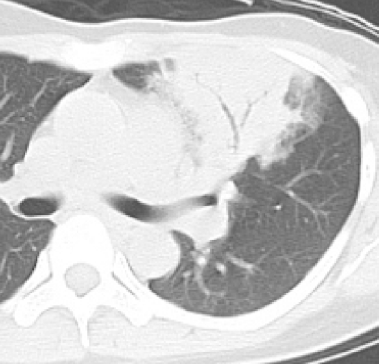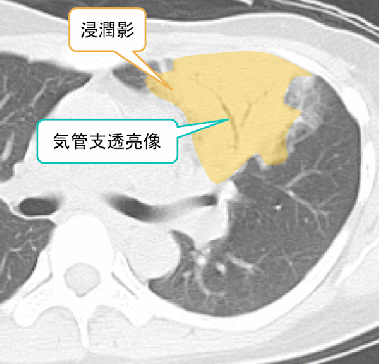
左の肺の舌区に気管支透亮像(air bronchogram)を有する浸潤影を認めています。
周囲にはすりガラス影を認めています。
先ほどの画像と比べて真っ白というかベターとした広がりなのがわかります。
大葉性肺炎と診断されました。
この症例のCT画像を見てみる→舌区大葉性肺炎のCT画像所見
次に縦隔条件を読影していきましょう。
縦隔条件の読影
見るべきポイントは以下の通りです。
- 頚部(甲状腺、鎖骨上窩など)
- 頚部・縦隔リンパ節
- 大動脈・心臓
- その他
頚部
まず頚部では甲状腺をチェックしましょう。

甲状腺はヨードを含んでいるため、単純CTにおいても高吸収(白い)となります。
(ちなみに上の画像は造影CTです)
甲状腺の濃度が低くなっている場合(筋肉などと等吸収程度)は甲状腺機能が低下している場合があります。
- 甲状腺の腫大の有無
- 甲状腺の濃度はどうか
- 甲状腺に腫瘤がないか
といった点をチェックします。
ただし、甲状腺腫瘤の良性悪性の鑑別はCTでは困難であり、頚部エコー(頚部超音波検査)に負けてしまうところです。
とはいえ、明らかな周囲への浸潤を認めるようなものは指摘できないといけません。
どのような甲状腺腫瘤、結節を指摘して拾い上げるかについてはこちらにまとめました。→甲状腺の腫瘤・結節を指摘!検査はどうすればいい?
頚部・縦隔リンパ節
頚部・縦隔のリンパ節に腫大がないかをチェックします。
リンパ節は目安として短径1cm以上を陽性として拾い上げます。
リンパ節か血管なのかわかりにくいこともありますが、その場合は前後関係をみて
- 連続性がない場合はリンパ節
- 連続性がある場合は血管
と判断します。
難しいのはリンパ節を見つけたとして、それがどこなのかを表現することです。
リンパ節には各部位に名前がついていますが、それを全部覚えるのは大変なので慣れるまでは、ツールを利用するのがお手軽です。
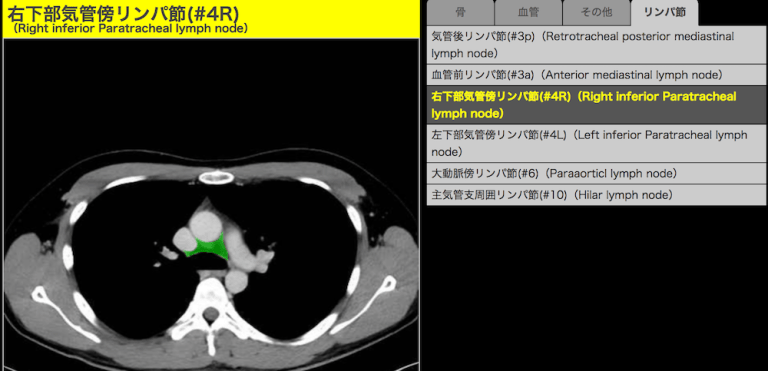
カーソルを合わせるとそこのリンパ節の名前を教えてくれるツールです。
腫大しているリンパ節に相当する部位をカーソルで合わせて、出てくる名称を記載します。
例えば上のCTの場合ですと、右下部気管傍リンパ節ですので、ここに相当する部位にリンパ節腫大があれば、
「右下部気管傍リンパ節腫大あり。」
と記載すればいいということです。
→縦隔リンパ節ツール
大動脈・心臓
縦隔の大動脈など大血管や心臓の構造を確認しましょう。
大動脈
大動脈では、
- 拡張の有無
- 石灰化の有無
をチェックしましょう。
大動脈の拡張については、拡張が大きい場合は大動脈瘤となります。
正常では、
- 上行大動脈は5cm以下
- 大動脈弓は4cm以下
- 下行大動脈は3cm以下
となりますので、これを目安に、拡張があるかをチェックします。
症例 80歳代 男性
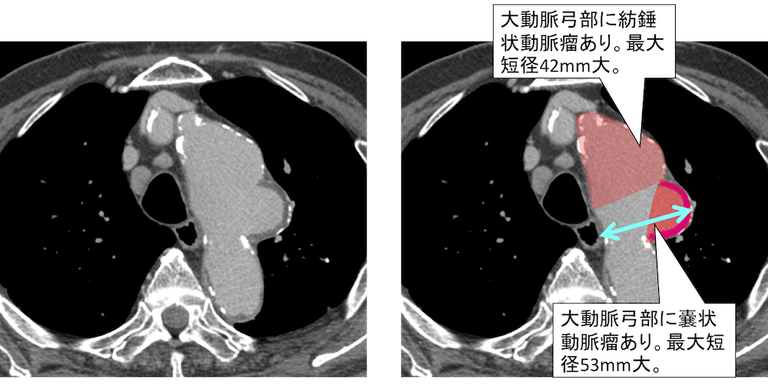
大動脈弓部に紡錘状動脈瘤あり。最大短径42mm大です。
大動脈弓部に嚢状動脈瘤あり。最大短径53mm大です。
心臓
心臓では、
- 心肥大・心拡大の有無(拡大がある場合はどの心腔が拡大しているか)
- 心嚢水の貯留の有無
- 冠動脈の石灰化の有無
をチェックします。
症例 80歳代 女性
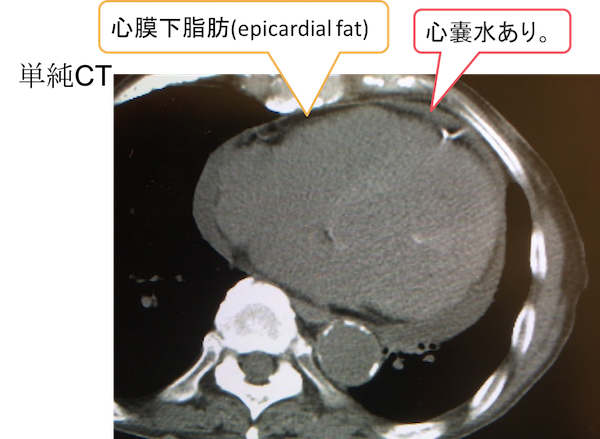
心膜下脂肪の周りに水が溜まっています。
心嚢水貯留の所見です。心膜の肥厚は認めません。
心膜の解剖・心嚢水の貯留についてはこちらにまとめました。→【保存版】心膜の構造の解剖は?心膜腔とは?イラストでわかりやすく!
その他
その他、チェックするべき点としては、
- 胸膜
- 骨・軟部
- 乳腺
- 撮像範囲に入っている腹部
が挙げられます。
胸膜
胸膜では
の有無をチェックします。
症例 60歳代 女性 呼吸苦
胸部レントゲン(非提示)で左胸水を認めており、胸部CTで精査となりました。
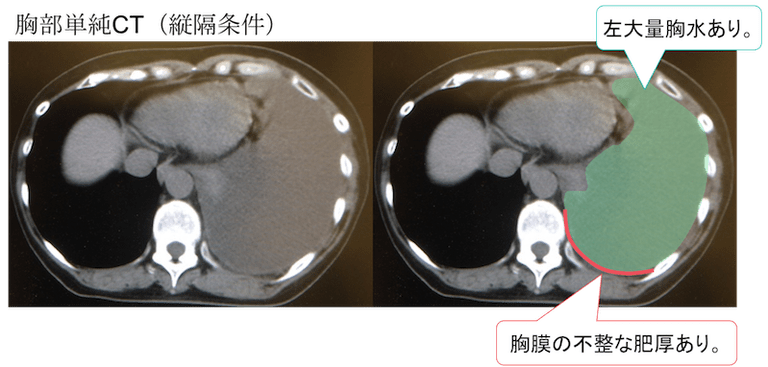
CTにおいても左側に大量の胸水を認めています。
胸膜は背側において不整な肥厚を認めています。
癌胸膜炎・胸腔内播種や感染に伴う胸膜炎の可能性を示唆する所見です。
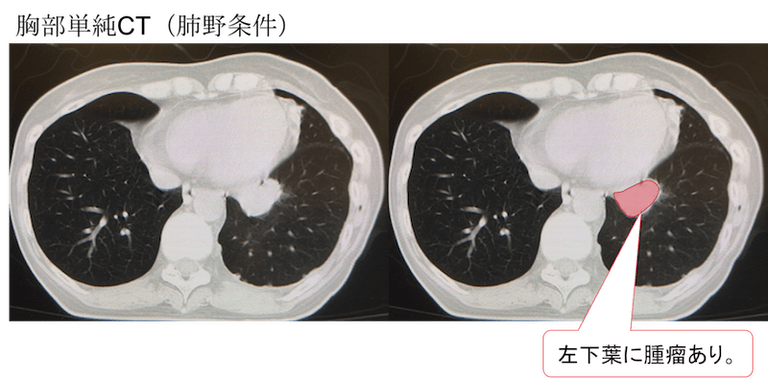
肺野条件では、左下葉に腫瘤を認めています。
胸水ドレナージにて胸水を精査したところ、肺腺癌による悪性胸水と診断されました。
胸水を認めた場合に何を考えるかについてはこちらにまとめました。→【保存版】胸水とは?症状、鑑別は?心不全以外も徹底解説!
骨・軟部
肋骨や脊椎を中心とした骨をチェックします。
骨折や溶骨性病変、造骨性病変の有無をチェックします。
骨を見る際には、骨条件と呼ばれる骨を見る条件で観察します。
症例 50歳代 男性

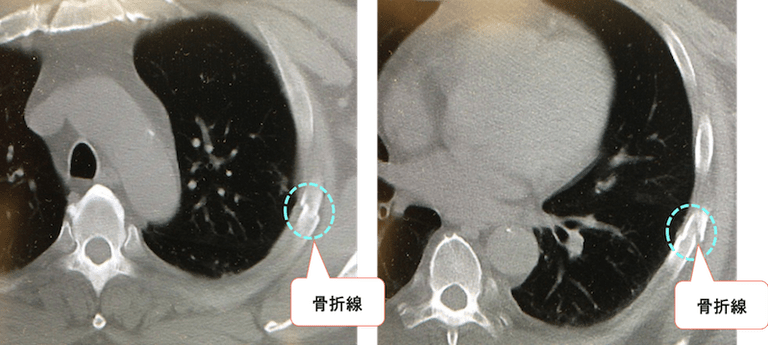
上のように新しい骨折(新鮮骨折)は骨皮質の硬化などを認めずに鋭い骨折線となるのが一般的です。
肋骨骨折の画像診断についてはこちらにまとめました。→【画像あり】肋骨骨折の原因、レントゲン、治療方法まとめ!
乳腺
胸部CTを撮影したら乳がんが見つかったということも稀にあります。
乳がんの診断にCTは必ずしも有用とは言えませんが、粗大な病変である場合はCTでも診断可能です。
CTはCTでも造影剤を用いた造影CTの方がより乳がんを明瞭に描出できます。
症例 70歳代女性 造影CT
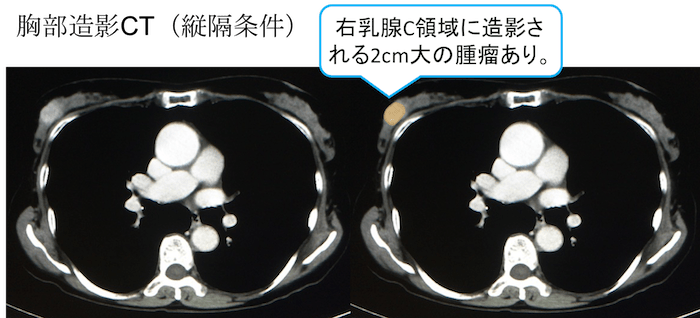
胸部造影CTの縦隔条件で、右の乳腺C領域に造影効果を有する(白く造影される)2cm大の腫瘤を認めています。
右乳がん疑いと診断され、生検にて乳がんと診断されました。
また乳がんを見つけた場合は、特に念入りに同側の腋窩リンパ節に転移を疑う腫大がないかをチェックする必要があります。
それと同時に、乳がんは骨に転移しやすい(中でも造骨性転移が多い)ので、先ほど述べた骨条件に変えて転移がないかをチェックしましょう
さらに肝臓に転移することがあるので肝臓に転移を疑う低吸収域がないかを同時にチェックすることが重要です。
(肝臓の転移の診断にも単純CTよりも造影CTが有用です。)
撮像範囲に入っている腹部
胸部のCTと言えど、結構な範囲の腹部臓器も観察することができます。
- 肝臓
- 胆のう
- 膵臓
- 脾臓
- 副腎
- 腎臓
の一部もしくは全域を観察することができます。
さらに消化管ですと、
- 食道
- 胃
- 十二指腸
- 小腸の一部
- 結腸の一部(横行結腸、上行結腸、下行結腸)の一部
を観察することができます。
胸部のCTだから腹部を見落としていいというわけではもちろんありません。
症例 70歳代男性 胸部CT
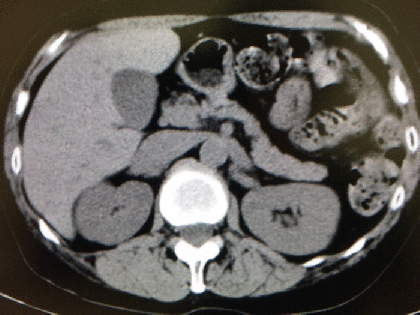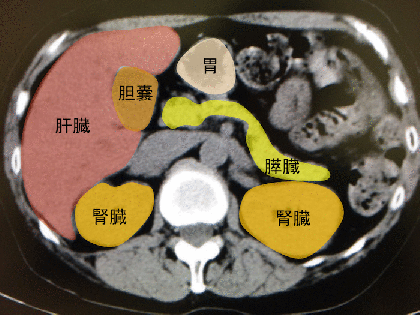
胸部CTの縦隔条件です。
胸部CTですが、かなりの腹部臓器も撮影範囲に入っています。
これらの評価も必要です。
胸部CTで造影剤を使う適応は?
胸部CTでは、腹部と異なりスクリーニング目的などで造影剤を用いた造影CTは通常撮影されません。
肺炎の診断に造影剤は必要ないからですね。
ただし、以下のような場合には造影CTが適応されることがあります。
- 肺門部のリンパ節・血管・腫瘤の鑑別
- 肺腫瘍の造影効果の確認
- 縦隔腫瘍の造影効果の確認
- 大血管病変(大動脈解離、動脈瘤などを疑う場合)
いずれも基本的に単純CTを撮影した後に、より詳細な情報を求めて造影CTを撮影するというケースが多いです。
一つ一つ詳しく見ていきましょう。
肺門部の鑑別
肺門部は単純CTですと、リンパ節、血管、腫瘤の鑑別が非常に難しいため、コントラストをつけてこれらを鑑別する目的で造影剤が使われることがあります。
肺腫瘍・縦隔腫瘍の造影効果の確認
肺野や縦隔に腫瘤を認めたときに、腫瘤に造影効果が強ければその分、悪性の確率が上がります。
ですので、どの程度造影されるのかを確認するために造影CTが撮影されることがあります。
大血管病変
血管は造影剤を用いることにより造影されるため、血管を明瞭にするために造影剤が用いられることがあるのです。
とくに大動脈の解離は単純CTではわからないことが多いので、臨床上、大動脈解離が疑われる場合は、最初から造影CTが撮影されることがあります。
症例 60歳代男性 胸痛
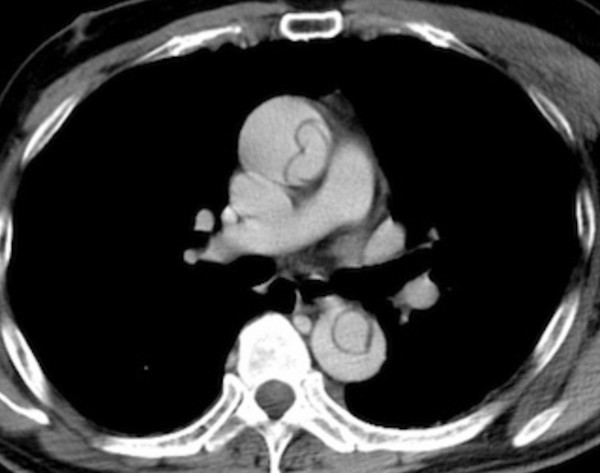
上行大動脈から、下行大動脈へとかけて、総腸骨動脈レベルまで少なくとも解離腔あり。
解離腔は腕頭動脈及び左の総頸動脈・鎖骨下動脈にも及んでいる。
Stanford A型・偽腔開存型の大動脈解離と診断されました。
このCT画像を実際に見てみる。→大動脈解離(stanford A型・偽腔開存型)
大動脈解離についてはこちらにまとめました。→【保存版】大動脈解離まとめ!症状・治療・CT画像所見のポイントは?
造影CTと単純CTの違いについてはこちらにまとめました→造影CTの目的は?単純CTとの違いは?部位別に徹底解説!
最後に
胸部CTの基礎的な読影方法についてまとめました。
肺野条件・縦隔条件さらには骨の条件に変えて丁寧に見て行くことが大事です。
また
- どうして胸部CTを撮影したのかという検査目的
- 過去の画像との比較
も画像を見て評価する上では欠かせない作業となります。
この記事は随時verアップしていきます。
参考になれば幸いです。
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。
