非典型的なSAHの画像診断
- 水頭症(niko-niko sign)
- 脳室内へ逆流した血腫
- 脳血管攣縮による脳梗塞
- 脳底槽の不明瞭化
- Sylvius裂の不明瞭化
- 前大脳縦裂の不明瞭化
- 脳溝の不明瞭化 →SAHの画像診断③黒い脳脊髄液腔を確認する。
指導医
以上の所見は典型的なSAHではなかったり、少量出血、時間経過、間接所見ゆえ非典型的所見を取るものです。このような所見も見落とさないようにし、SAHだと診断できるようにしましょう。
・くも膜下出血は発症6時間以内は感度・特異度ともに100%だが、時間とともに感度は低下する。
- 12時間 98-100%
- 24時間 93%
- 5日 85%
- 6日 57-85%
- 1週間 50%
(画像診断ガイドライン2013より引用)
水頭症(niko-niko sign、ニコニコサイン)、脳室内に逆流した血腫
- くも膜下出血の約30%に水頭症を伴う。
- 急性期の閉塞性水頭症と、慢性期の髄液循環吸収障害による交通性水頭症がある。
- CTによる水頭症の診断には、側脳室下角(側脳室下角は側頭葉レベル。後角と間違えないよう。)の拡大が最も早期に観察される。人が笑っているように見えるため、niko-niko signという。
- くも膜下血腫が吸収された慢性期において、交通性水頭所見がくも膜下出血を示唆する唯一の所見になることがある。
- 水頭所見に加えて脳室内へ逆流した少量の出血所見が側脳室後角に認められることがあり、これもくも膜下出血を示唆する重要所見。
症例 40歳代女性 増悪する頭痛
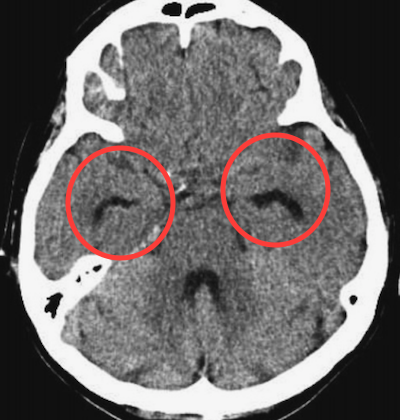
側脳室下角の開大あり。SAHを示唆する所見。
脳血管攣縮による脳梗塞
- 巣症状を伴うくも膜下出血では、脳血管攣縮による脳梗塞や脳実質内出血の合併に注意する。動脈瘤破裂→SAH→その血管攣縮→梗塞
- 血管攣縮には早期と遅発性の2種類ある。臨床上問題となるのは遅発性。
- 早期脳血管攣縮(early vasospasm)はくも膜下出血発症後48時間以内の急性期に起こる。
- 遅発性脳血管攣縮(delayed vasospasm)はくも膜下出血発症亜急性期である72時間後(4日)〜14日後に起こりえる。なので、この期間に脳梗塞を発症したならば、血管攣縮による脳梗塞を常に考える。
- また、この期間は手術治療を避けるのがコンセンサスであり、発症後4日以降経過しているのならば、すぐに手術せず、この期間を避けて、14日目以降に手術治療する。
- 逆に脳梗塞ばかりに目を取られて先行していたくも膜下出血(特に少量の)を見落とさないように注意する。
- 脳血管攣縮の合併は、厚さ5mm以上のくも膜下出血に頻度が高い(Classen分類のGrade4)
- 診断はMRA、造影CTA、脳血管造影(DSA)で診断する。
参考&引用改変文献)
- 画像診断2007年6月 くも膜下出血の画像診断 大阪市立大学 下野太郎先生
- 臨床画像2009年4月増刊号 救急画像診断 くも膜下出血 亀田総合病院 菊池陽一先生
- 画像診断2010年8月くも膜下出血の画像所見 富山大学 野口京先生
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。

