下咽頭扁平上皮癌(hypopharyngeal cancer)
- 梨状陥凹(70%)>咽頭後壁(20%)>輪状軟骨後部(10%)
※食べ物は一旦梨状陥凹に溜まってから食道へと移行するため、刺激を受けやすい場所である。そのためここ腫瘍ができやすい。 - 予後は輪状後部、後壁、梨状陥凹の順に悪い。
- 50歳以降、60〜70歳代にピークあり。最近は80歳代も増加。
- 男性に多いが、輪状軟骨部は女性に多い。
- 危険因子は、梨状陥凹癌は喫煙、飲酒。後部癌は女性のPlummer-Vinson症候群。
- 初期症状に乏しい。→進行癌が多い。
- 70%はリンパ節転移あり。
- 10%で同時性、異時性の重複癌あり。特に食道癌。
- 画像診断では、CT、MRIは互いに相補的。コントラストはMRIが優れるがmotion artifactの問題、撮像範囲の問題がある。
- 治療は、咽頭喉頭頸部食道摘出術(喉頭を全摘する)、下咽頭部分切除術(喉頭を温存する)に大きく分けられる。
- T1,T2の場合は、放射線化学療法を行う。
下咽頭癌のT分類
(頭頸部癌取扱い規約、UICC 2010)
- T1:1亜部位に限局し,最大径が2cm以下の腫瘍
- T2:片側喉頭の固定がなく、1亜部位を越えるか、隣接部位に浸潤する腫瘍、または最大径が2cmを越えるが4cm以下の腫瘍
- T3:最大径が4cmを越えるか、または片側喉頭の固定する腫瘍(または食道に進展する腫瘍)
- T4a:甲状軟骨や輪状軟骨、舌骨、甲状腺、食道、頸部正中軟部組織のいずれかに浸潤する腫瘍
- T4b:椎前筋膜、縦隔に浸潤する腫瘍、または頸動脈を全周性に取り囲む腫瘍
下咽頭癌の亜部位
- 亜部位は3つある。亜部位が重要で難しい。なぜ重要か?予後が異なるから。
- 亜部位の境界は喉頭軟骨が基準となる。
- 梨状陥凹癌は進行しやすいが予後はよい。
- 咽頭食道接合部(輪状後部)は予後が悪い。
- 横断像だと梨状陥凹なのか後壁にあるのかわかりにくいことがある。その場合は、矢状断像を使う。
- 咽頭後リンパ節は所属リンパ節ではない。つまり遠隔転移になる。下咽頭後壁癌、後壁に進展する癌に転移が多い。
輪状後部(咽頭食道接合部):PC
- 披裂軟骨と披裂間部の高さから、輪状軟骨下縁まで、つまり下咽頭の前壁を形成する。
- 梨状陥凹との境界は披裂軟骨、輪状軟骨の外側縁。
梨状陥凹(梨状窩):PS
- 咽頭喉頭蓋ヒダから食道上端まで。外側は甲状軟骨、内側は披裂喉頭蓋ヒダの下咽頭面と披裂軟骨および輪状軟骨を境界している。
- 輪状後部との境界は披裂軟骨、輪状軟骨の外側縁。
- 後壁との境界は甲状軟骨外側縁。
下咽頭後壁:PW
- 舌骨上縁(喉頭蓋谷の底部)の高さから輪状軟骨の下縁まで、ならびに一方の梨状陥凹尖端から他方の尖端まで。
- 梨状陥凹の境界は甲状軟骨外側縁。
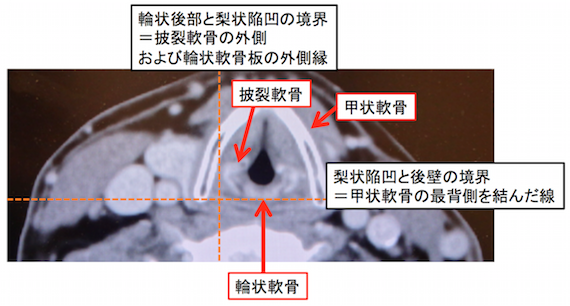
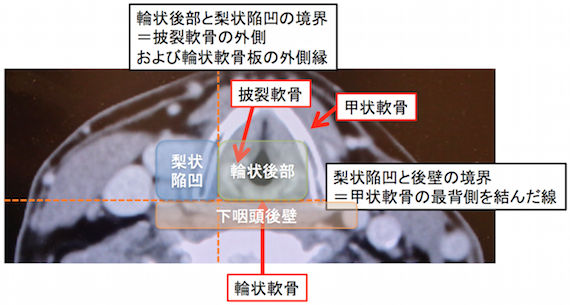
下咽頭亜部位のCT上の境界線
- 縦線:輪状後部と梨状陥凹の境界=披裂軟骨の外側および輪状軟骨板の外側縁
- 横線:梨状陥凹と後壁の境界=甲状軟骨の最背側を結んだ線
の2本の境界線を引くと下のように亜分類を見ることができる。
下咽頭癌の進展範囲を読影する際のチェックポイント
- 腫瘍の最大径。
- 喉頭への進展の有無。
- 軟骨浸潤の有無。
- 上下方向への進展範囲の決定(中咽頭、頸部食道)
- 軟部組織浸潤の有無(特に梨状癌)
- 梨状窩尖部への進展の有無。
- 原発亜部位の決定
- 転移リンパ節の有無
症例 50歳代男性。胃内視鏡でたまたま発見。左梨状陥凹。T1N0M0。
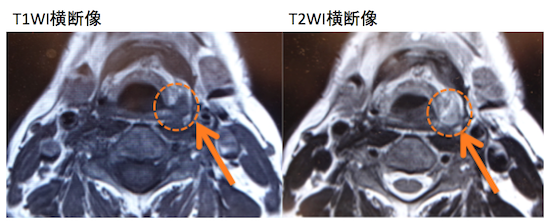
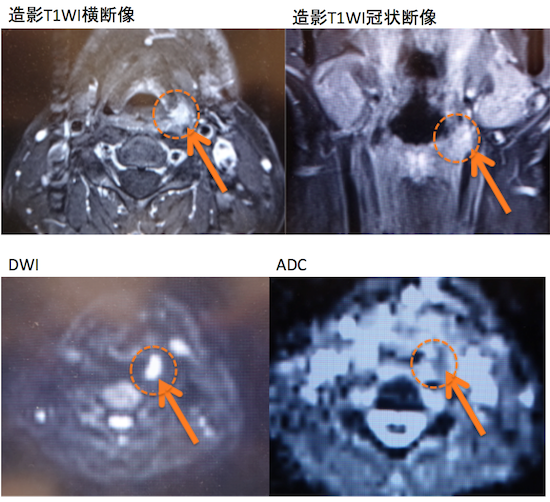
左梨状陥凹に造影効果を認めDWI高信号、ADC信号低下を示す下咽頭癌を認める。
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。
