腹部エコーや腹部CT検査で脾臓(ひぞう)に腫瘍(しゅよう)を指摘されることがあります。
脾臓の腫瘍にはどのようなものがあり、どのように診断されるのでしょうか?
実は脾臓の腫瘍は、CTやMRIを撮影しても、良性悪性の鑑別はしばしば困難なこともあります。
ただし典型的な良性のパターンもあります。
今回は脾臓の腫瘍についての鑑別及び症状、どのような時に良性や悪性を疑うのかについてまとめました。
良性の脾臓腫瘍とは?
上で述べたように脾臓の腫瘍の鑑別は困難なことが多く、最も知りたい良性か悪性かの鑑別さえも困難なこともあります。その場合、診断的治療として、手術することもあります。
ただし、これは明らかに良性のパターンというものもあり、以下のものが挙げられます。
- 単純性嚢胞
- 仮性嚢胞
- 血管腫の一部
- リンパ管腫
- 過誤腫
単純性嚢胞
単純性嚢胞とは脾臓にできた水の溜まりのことです。通常無症状です。
嚢胞は、肝臓や腎臓で認められる頻度が高いですが同じように脾臓に生じることもあります。この場合は、エコーで診断されますが、場合によっては、CT、MRIの検査を行うこともあります。
CTでは水と同程度の吸収値を示し、MRIではT2強調像で著明な高信号、T1強調象では低信号となるのが特徴です。
症例 60歳代 男性
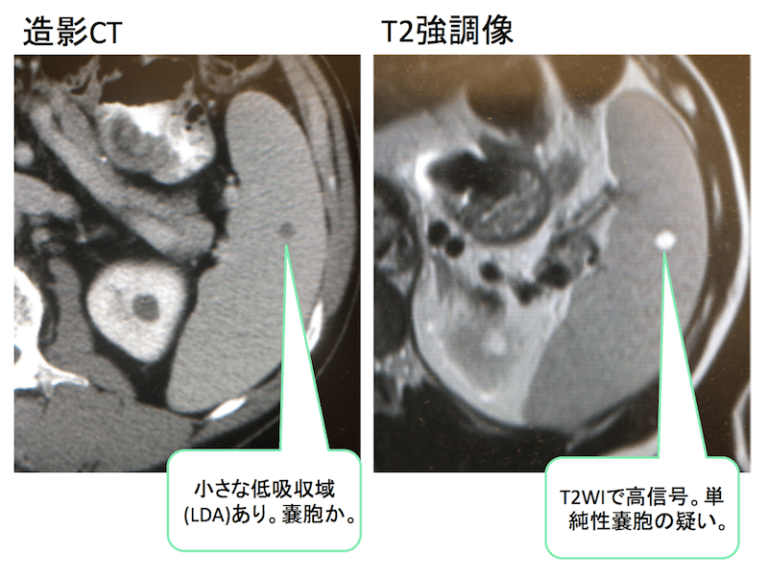
- 造影CT:小さな低吸収域(LDA)あり。嚢胞が疑われます。
- T2強調像:高信号。
これらからも単純性嚢胞が疑われます。
症例 90歳代 女性
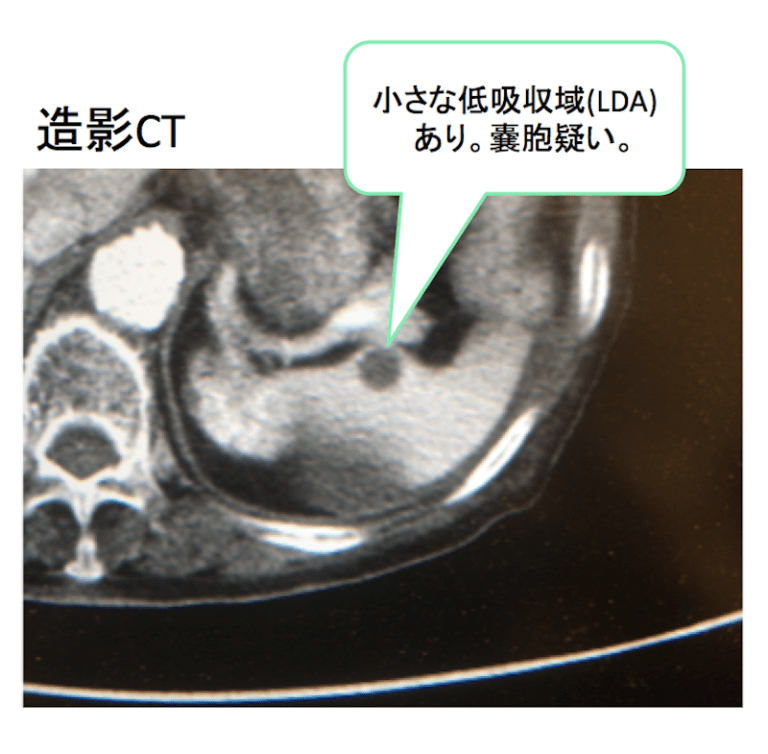
脾臓被膜下に造影CTで境界明瞭な小さな低吸収域(LDA)あり。嚢胞が疑われます。
仮性嚢胞
仮性嚢胞は、脾臓の外傷や梗塞、膵炎などに続発して生じることがある嚢胞です。こちらも通常無症状ですが、サイズが大きくなると腹部膨満感などの症状が生じることもあります。
内部に出血を含んでいたり、嚢胞の壁に石灰化を有することもあります。
ただし悪性の腫瘍を疑うような充実部位や壁在結節は認められません。
エコーや、CT、MRIなどで総合的に判断されることが多いです。
嚢胞は上にあげた単純性嚢胞>仮性嚢胞の頻度で高いのですが、他には稀な嚢胞として、
- 類表皮嚢胞(epidermoid cyst)
- 包虫嚢胞(hydatid cyst)
と言った嚢胞が生じることもあります。稀なため、ここでは名前を挙げるにとどめます。
血管腫の一部
血管腫は腹部では、肝臓によくできる病態であり、良性病変です。その血管腫が脾臓にできることがあります。稀なのですが、脾臓の原発性良性腫瘍としてはこの血管腫が最多です。
肝臓にできた血管腫は、ダイナミックCTで辺縁から徐々に造影される非常に典型的なパターンを示すことがあり診断は容易なことが多いです(もちろん非典型例もあります)。
一方、脾臓にできた血管腫の場合、肝臓ほど典型的な血管腫というものが多くないのが問題で、画像からこれは血管腫だ!と言えないことがあるということです。
- 肝臓の場合「これは典型的な血管腫だ!良性だ。」と言えるのに対して、
- 脾臓の場合「うーん、血管腫かもしれないが、悪性の可能性も否定できないなあ・・・」
という後味の悪い結論になることもあり、その場合は、定期的なフォローが必要となります。
通常無症状で、人間ドックや健康診断などの腹部エコーや腹部CT検査で偶然に発見されることが多いものです。精査のためMRI検査に回されることがあり、T2強調像で高信号を示します。T1強調像は等〜低信号を示します。
ダイナミックCTやMRIで典型的には肝臓の血管腫同様に辺縁から徐々に中心部に向かって造影されます。
合併症としては、特発性破裂、門脈圧亢進症、脾機能亢進症、Kasabach-Merritt症候群を起こすことがあります。
症例 60歳代 男性
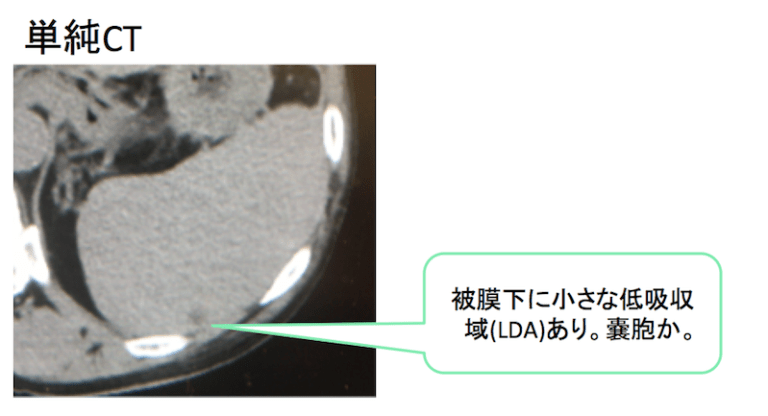
単純CTでは、被膜下に小さな低吸収域(LDA)あり。嚢胞やリンパ管腫などの可能性あり。
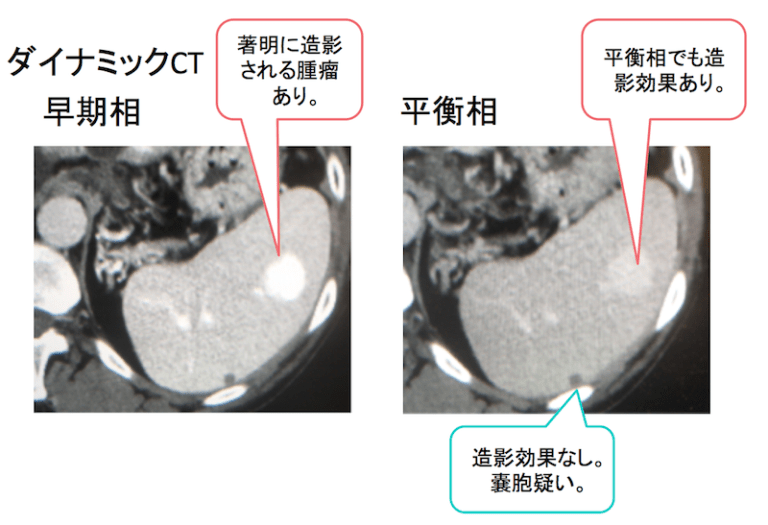
ダイナミックCTで、早期相で、著明に造影される腫瘤あり。平衡相でも造影効果あり。血管腫を疑う所見です。
また、単純CTで被膜下に認めた小さなLDAは造影効果なく、嚢胞の疑い。
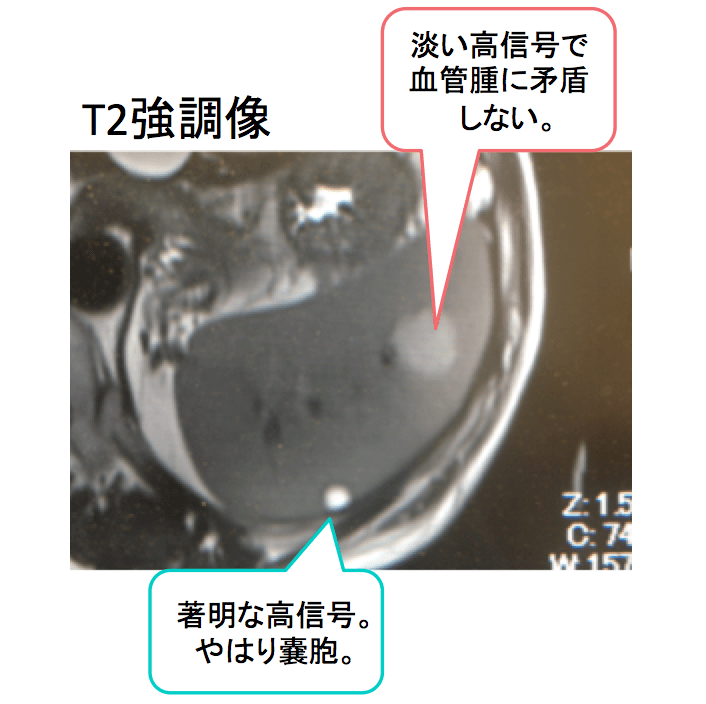
MRIのT2強調像で、嚢胞を疑う被膜下の結節は高信号であり、やはり単純性嚢胞。
ダイナミックCTで造影された腫瘤は淡い高信号で、血管腫に矛盾しない所見です。
リンパ管腫
リンパ管腫全体からすると脾臓に発生することはまれですが、脾臓の良性病変の中ではたまに見受けられるのがこのリンパ管腫です。
大きくなると吐き気、左上腹部痛、膨満感などの症状を伴うことがあります。
合併症としては、出血や、凝固障害、脾機能亢進症を起こすことがあります。
画像では単発の場合、被膜下に見られる頻度が高いと言われています。境界明瞭は分葉状の嚢胞性病変として認められるのが典型例です。
MRIではT2強調像で高信号、T1強調像で低信号となることが多いですが、嚢胞内のタンパク濃度が高い場合は、出血を伴う場合はT1強調像で等信号〜高信号になることもあります。
症例 60歳代 男性
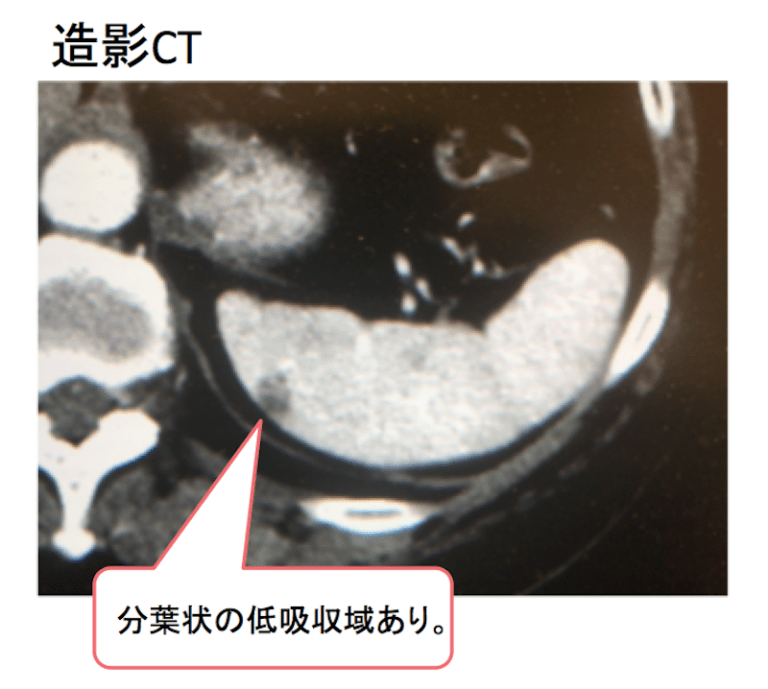
造影CTで被膜下に分葉状の低吸収域あり。リンパ管腫を疑う所見です。
症例 70歳代 女性
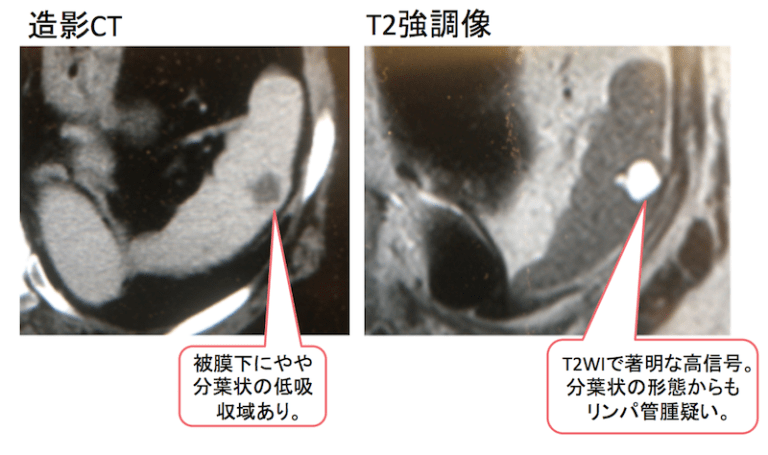
こちらも被膜下に分葉状の低吸収域あり。T2強調像でも著明な高信号を示しており、リンパ管腫を疑う所見です。
症例 60歳代 男性
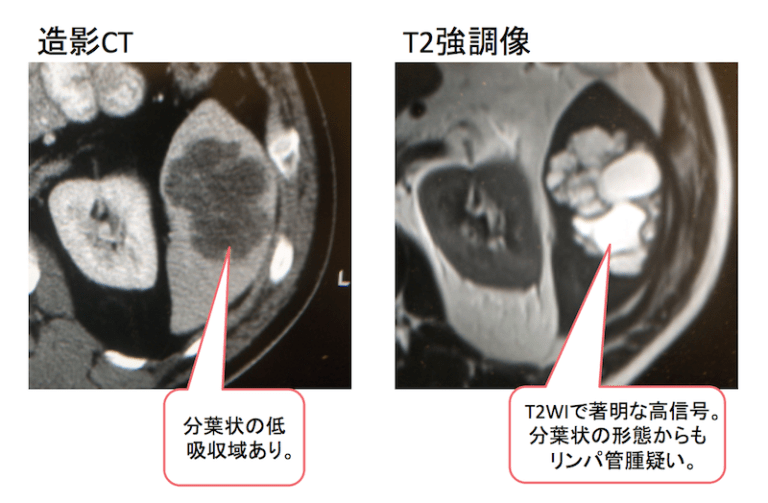
サイズが大きくて一瞬びっくりしますが、こちらも造影CTで分葉状の低吸収域あり。T2WIで著明な高信号。分葉状の形態からもリンパ管腫を疑う所見です。
過誤腫
稀であり、症状がなく偶然発見されることが多いですが、大きくなると腫瘤を触知したり、腹部膨満感といった症状で気づくこともあります。
赤脾髄や白脾髄といった脾髄成分の異常混合による奇形と考えられています。
過誤腫は一般的な非線維性過誤腫と、稀ですが線維性過誤腫と呼ばれる線維成分が豊富なタイプとに分かれ、それぞれ異なる画像所見を示します。
線維性の場合は、線維を豊富に含んでいるためT2強調像で低信号を示します。
| 造影CT | T1WI | T2WI | |
| 非線維性 | 遷延性に染まる | 正常脾実質と等信号 | 不均一な高信号 |
| 線維性 | 不均一な染まり | 正常脾実質と等-高信号 | 低信号 |
ただし、この過誤腫については、上記のようにややこしく、明らかに良性であると言えないこともしばしばあります。
良性とは言えない脾臓腫瘍とは?
上記の腫瘍が典型例を示した場合、良性であろうということはできますが、そうでない場合は、フォローが必要です。
過去に画像があったり、脾臓腫瘍が見つかってから1年間変化がない場合はフォローの必要がないと言われています。
どんな時悪性を考えなくてはいけない?
まず、もちろんフォローをして、サイズが増大している場合は、悪性の可能性を考えなくてはいけません。
また、良性と判断できない場合は、他の悪性腫瘍(癌)の既往歴がないかのチェックが必要です。というのは、脾臓に見つかった腫瘍が他の癌が脾臓に転移したものの可能性もあるからです。
その他、悪性を疑う画像所見としては、腫瘍の
- 腫瘍の辺縁が不整
- 腫瘍内部に壊死や出血を伴う
- 脾臓の実質や脈管に腫瘍が浸潤している
- 脾腫を伴っている
と言った場合が挙げられます。
これらの所見を認めたときには、
- 悪性リンパ腫
- 白血病
- 血管肉腫
- 脾臓への転移性腫瘍
などの悪性の疾患を考えなければなりません。
最後に
最初に述べたように、脾臓に腫瘤、腫瘍を認めた場合、良悪性の鑑別がしばしば困難なことがあります。
超音波検査(腹部エコー)、CT、MRIなどの画像検査を全て行っても結局分からないということもよくあることです。
生検をすれば診断をつけることができますが、脾臓は血流に富んだ臓器であり、合併症も無視できません。
明らかに良性、明らかに悪性と言えない場合は、6-12か月ごとに画像検査でフォローされるのが一般的です。
参考文献)画像診断 Vol.36 No.9 2016 P886-887
ご案内
腹部画像診断を学べる無料コンテンツ
4日に1日朝6時に症例が配信され、画像を実際にスクロールして読影していただく講座です。現状無料公開しています。90症例以上あり、無料なのに1年以上続く講座です。10,000名以上の医師、医学生、放射線技師、看護師などが参加中。胸部レントゲンの正常解剖を学べる無料コンテンツ
1日3分全31日でこそっと胸部レントゲンの正常解剖の基礎を学んでいただく参加型無料講座です。全日程で簡単な動画解説付きです。
画像診断LINE公式アカウント
画像診断cafeのLINE公式アカウントで新しい企画やモニター募集などの告知を行っています。 登録していただくと特典として、脳の血管支配域のミニ講座の無料でご参加いただけます。
